Склеродермија
Склеродермија или Системска склероза (Systemic sclerosis) е автоимуна ревматска болест која се одликува со прекумерно производство и акумулација на колаген, наречена фиброза, во кожата и внатрешните органи и со повреди на малите артерии.Таа е хронично, мултисистемско заболување (автоимуно нарушување) кое ја зафаќа кожата, зглобовите, крвните садови и внатрешните органи. Кај некои луѓе, склеродермата ја зафаќа само кожата, додека кај останатите ги зафаќа и крвните садови, внатрешните органи или дигестивниот тракт. Постојат две главни подгрупи на системска склероза засновани на степенот на вклучување на кожата: ограничен и дифузен. Ограничената форма влијае на области подолу, но не и погоре, лактите и колената со или без вклучување на лицето. Дифузната форма влијае и на кожата над лактите и колената и може да се шири и на торзото. Висцералните органи, вклучувајќи ги бубрезите, срцето, белите дробови и гастроинтестиналниот тракт, исто така, можат да бидат погодени од фиброзниот процес. Знаците и симптомите варираат во зависност од тоа која структура е засегната. Склеродермијата го менува составот и изгледот на кожата. Прогнозата се одредува според формата на болеста и степенот на вклученост на висцералот. Одликите на склеродермијата може да сепојават и во склоп на други болести или автоимуни нарушувања или како дел од мешано заболување на сврзното ткиво. Пациентите со ограничена системска склероза имаат 10-годишна стапка на преживување од 75%; помалку од 10% развиваат пулмонална артериска хипертензија од 10 до 20 години. Пациентите со дифузна кожна системска склероза имаат 10-годишна стапка на преживување од 55%. Смртта најчесто е предизвикана од белите дробови, срцето и бубрезите. Исто така, има мало зголемување на ризикот од карцином .[1]
Склеродермијата почесто ги погодува жените отколку мажите, а најчесто се јавува на возраст меѓу 30 и 50 години. Истата може да се појави на било која возраст. Иако не постои лек за склеродермија, постојат различни третмани кои можат да помогнат во олеснување на симптомите кои варираат од личност до личност и го подобруваат квалитетот на животот на пациентот. Прогнозата на оваа болест е генерално непредвидлива и неповолна. Стапките на преживување значително се зголемија со ефикасен третман за откажување на бубрезите. Терапиите вклучуваат имуносупресивни лекови и, во некои случаи, гликокортикоиди .[2]
Знаци и симптоми
[уреди | уреди извор]Калцинозата, феноменот на Рејно, дисфункција на хранопроводникот, склеродактилија и телеангиектазија (CREST синдром) се поврзани со ограничена склеродерма. Други симптоми вклучуваат:
Симптоми на кожа
[уреди | уреди извор]Во кожата, системската склероза предизвикува стврднување и лузни. Кожата може да стане тесна, црвеникава или лушпеста. Крвните садови исто така може да бидат повидливи. Кога се зафатени големи области, трошењето на маснотиите и мускулите може да ги ослабат екстремитетите и да влијаат на изгледот. Пациентите пријавуваат сериозно и повторливо чешање на големи области на кожата. Тежината на овие симптоми варира во голема мерка кај пациентите: Некои имаат склеродермија на само ограничено подрачје на кожата (како прстите) и мало вклучување на основното ткиво, додека други имаат прогресивно вклучување на кожата.[3] Дигиталните чиреви - отворените рани особено на прстите и поретко на колена - не се невообичаени.[4]
Други органи
[уреди | уреди извор]Дифузна склеродермија може да предизвика мускулно-скелетни, пулмонални, гастроинтестинални, бубрежни и други компликации.[5] Пациентите со поголема кожна вклученост веројатно ќе имаат вклучување на внатрешните ткива и органи. Повеќето пациенти (над 80%) имаат васкуларни симптоми и Рејна феномен, што доведува до напади на губење на бојата на рацете и нозете како реакција на студот. Рејноуд нормално влијае на прстите и на прстите. Системската склеродермија и Рејно може да предизвикаат болни чирови на прстите или на прстите, познати како дигитални чирови. Калцинозата (таложење на калциум во грутки под кожата) е исто така честа појава кај системска склеродермија и често се забележува во близина на лактите, колената или другите зглобови .[6]
- Мускулно-скелетни
Првите симптоми на зглобовите кои ги имаат пациентите со склеродермија обично се неспецифични болки во зглобовите, што може да доведат до артритис или да предизвикаат непријатност во тетивите или мускулите .[5] Подвижноста на зглобовите, особено на малите зглобови на раката, може да биде ограничена со калциноза или задебелување на кожата.[7] Пациентите може да развијат мускулна слабост или миопатија, било од заболување или од нејзини третмани.[8]
- Белите дробови
Некои нарушувања во функцијата на белите дробови се забележуваат скоро универзално кај пациенти со дифузна склеродермија на тестирање на белодробна функција ;[9] меѓутоа, не мора да предизвикува симптоми, како што е останување без здив. Некои пациенти можат да развијат пулмонална хипертензија или покачување на притисокот на пулмоналните артерии . Ова може да биде прогресивно и може да доведе до срцева слабост на десна страна . Најраната манифестација на ова може да биде намален капацитет на дифузија при тестирање на белодробна функција.
Другите белодробни компликации кај понапредната болест вклучуваат аспирациона пневмонија, пулмонално крварење и пневмоторакс .[5]
- Дигестивен тракт

Дифузна склеродермија може да влијае на кој било дел од гастроинтестиналниот тракт.[10] Најчеста манифестација кај хранопроводот е рефлуксен езофагитис, кој може да биде комплициран со строгирање на хранопроводот или доброќудна стеснување на хранопроводот.[11] Ова најдобро се третира првенствено со инхибитори на протонска пумпа за сузбивање на киселина,[12] но може да бара дилатација на буги во случај на строгост.
Склеродермата може да ја намали подвижноста насекаде во гастроинтестиналниот тракт.[10] Најчестиот извор на намалена подвижност е хранопроводот и долниот сзофистален сфинктер, што доведува до дисфагија и болка во градите. Како што напредува склеродермијата, вклученоста на хранопроводот од абнормалности во намалена подвижност може да се влоши како резултат на прогресивна фиброза (лузни). Киселината од желудникот може да се врати во хранопроводот, ако ова не се лекува, предизвикувајќи езофагитис и ГЕРД . Понатамошни лузни од оштетување на киселина на долниот хранопроводник многупати доведува до развој на стеснување на фиброзни, исто така познати како стриктури кои можат да се третираат со дилатација и хранопроводот на Барет .
Дванаесетпалечно црево : Кај пациенти со невромускулни нарушувања, особено прогресивна системска склероза и висцерална миопатија, дванаесетпалечното црево е често вклучен. Може да има дилатација, која е често поизразена во вториот, третиот и четвртиот дел. Разреденото дванаесетпалечно црево може да биде бавен за празен и грубо проширениот, атонски орган може да даде ефект на голтка.
Тенкото црево исто така може да биде вклучено, што доведува до бактериски пренагласеност и малапсорпција на соли на жолчката, масти, јаглехидрати, белковини и витамини . Исто така дебелото црево може да биде вклучено и може да предизвика псевдо-опструкција или исхемичен колитис .[5]
Поретки компликации вклучуваат пневматоза цистоиди цревни, или гасни џебови на ѕидот на дебелото црево, широко запалена дивертикула во дебелото црево и хранопроводот и фиброза на црниот дроб . Пациентите со сериозно вклучување на гастроинтестиналниот систем може да станат неисхранети .[11]
Склеродермијата исто така може да биде поврзана со гастрична антрална васкуларна ектазија (ГАВ), позната и како стомак од лубеница . Ова е состојба кога атипичните крвни садови се размножуваат обично во радијално симетрична шема околу пилорот на желудникот. GAVE може да биде причина за горното гастроинтестинално крварење или анемија со недостаток на железо кај пациенти со склеродермија.[11]
- Бубрези
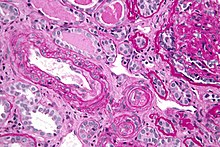
Вклучувањето на бубрезите, во склеродермата, се смета за лош прогностички фактор и честопати причина за смрт.[13]
Најважната клиничка компликација на склеродермата која вклучува бубрези е бубрежна криза склеродермија . Симптоми на бубрежна криза на склеродермија се злоќудна хипертензија (висок крвен притисок со доказ за акутно оштетување на органите), хиперренанимија (високо ниво на ренин), азотемија (откажување на бубрезите со акумулација на отпадни производи во крвта) и микроангиопатска хемолитичка анемија (уништување на црвени крвни клетки ) [14] Покрај високиот крвен притисок, индикатор може да биде и хематурија (крв во урината) и протеинурија (губење на белковини во урината).[15]
Во минатото, склеродермата бубрежна криза беше скоро униформно фатална.[16] Додека резултатите се подобрија значително со употреба на АКЕ инхибитори [17][18], прогнозата често се заштитува, бидејќи значителен број пациенти се огноотпорни на третман и развиваат откажување на бубрезите . Приближно 7–9% од сите пациенти со дифузна кожна склеродермија развиваат бубрежна криза во одреден момент во текот на нивната болест.[19][20] Пациентите кои имаат брза вклученост на кожата имаат најголем ризик од бубрежни компликации.[21] Најчест е кај дифузната кожна склеродермија и честопати е поврзан со антитела против РНК-полимераза (кај 59% од случаите). Многумина продолжуваат кон дијализа, иако ова може да се запре во рок од три години во околу една третина од случаите. Поверојатно е дека е потребна дијализа кај пациентите со помал крвен притисок при презентација и повозрасни[22](парадоксално) .
Третмани за ренална криза на склеродермија вклучуваат АКЕ инхибитори . Во моментов не се препорачува профилактичка употреба на АКЕ инхибитори, бидејќи неодамнешните податоци укажуваат на посиромашна прогноза кај пациенти третирани со овие лекови пред развојот на бубрежна криза.[23] Познато е дека трансплантираните бубрези се повеќе погодени од склеродермија и пациенти со бубрежна болест со ран почеток (во рок од една година од дијагнозата на склеродермија) се смета дека имаат најголем ризик за повторна појава.[24]
Други симптоми
[уреди | уреди извор]Други симптоми што може да укажуваат на склеродермија се:
- Опстипација или запек
- Тешкотии при голтање
- Подуеност после јадење
- Дијареа
- Сува кашлица
- Болка во зглобовите
- Брз замор
- Треска
- Губење на апетит, косата и здивот
- Поткожнибели нодули и наслаги на калциум и
- Промени на лицето
Во раните фази на болеста, се забележуваат црвени или розови дамки кои може да се забележат во зафатената област од кожата. Истите, потоа можат да преминат во кафеава боја. Локализираната склеродермија може да го зафати ткивото под кожата што гивклучува мускулите и коските, а исто така може да ја зафати и кожата на лицето. За да се постави правилна дијагноза, неопходно е да се направи биопсија на кожата. Локализираната склеродермија обично трае неколку години. Кожата ќе престане да се зацврстува неколку години по почетокот на болеста, но сепак, болеста може да биде активна многу години.По некое време, кожата може да стане нормална и да омекне. Промените во бојата на кожата за жал ќе останат видливи дури и кога воспалението ќе се повлече. Понекогаш се потребни години пред кожата да се врати во состојба слична на онаа пред болеста.
Причини
[уреди | уреди извор]Нема јасна причина за склеродермија и системска склероза. Генетската склоност е ограничена: генетската согласност е мала; сепак, често постои семејна склоност за автоимуна болест. Полиморфизмите во COL1A2 и TGF-β1 може да влијаат на сериозноста и развојот на болеста. Постојат ограничени докази кои го цитираат цитомегаловирусот (ЦМВ) како оригинален епитоп на имунолошката реакција, како и парвовирус Б19.[25] Органските растворувачи и други хемиски агенси се поврзани со склеродермијата.[26]
Еден од сомнителните механизми зад автоимуниот феномен е постоењето на микрохимеризам, т.е. фетални клетки кои циркулираат во крвта на мајката, предизвикувајќи имунолошка реакција на она што се смета за странски материјал.[27][26]
Различна форма на склеродермија и системска склероза може да се развие кај пациенти со хронична бубрежна инсуфициенција . Оваа форма, нефрогена фиброзивна дермопатија или нефрогена системска фиброза,[28][29][30][31] е поврзана со изложеност на радиоконтраст што содржи гадолиниум .[32]
Блеомицин [33] (хемотерапевтски агенс) и евентуално хемотерапија со таксан [34] може да предизвика склеродермија, а професионалното изложување на растворувачи е поврзано со зголемен ризик од системска склероза.[35]
Склеродермијата се јавува како резултат на хиперпродукција и акумулација на колаген во ткивата. Иако лекарите не се сигурни која е причината, имунолошкиот систем се чини дека игра голема улога во ова. Поради некоја непозната причина, имунолошкиот систем се напаѓа самиот себе, произведувајќи авто-антитела против сопственото ткиво, што резултира со хиперпродукција на колаген и воспаление.
Инциденцата е 3-12 случаи на милион луѓе. Знаците и симптомите на системската склероза се разликуваат во зависност од тоа коиделови од телото се зафатени.
Скоро секој пациент забележува темно пигментирани дамки по кожата како прв симптом. Склеродермата обично започнув на прстите или на лицето. Еден од најраните знаци е преосетливост на ниски температури или емотивен стрес. Ова може да предизвика вкочанетост, болка или промени (синкави прсти - акроцијаноза) во прстите.
Еден од симптомите на склеродермијата е тешко движење на прстите пропратено со болка и оток. Склеродермијата е болест која предизвикува естетски, како и функционални проблеми. Потешките форми на склеродермија можат да влијаат во ограничувањето на подвижноста,кога станува збор за дифузната форма на оваа болест. Оваа форма на склеродермија истовремено ги зафаќа прстите на раката и лицето. Во дифузната форма на болеста, склеродермата на крајот може да ја инволвира целата кожа, но и внатрешните органи.
Кај некои луѓе, склеродермијата може да предизвика проблеми во апсорпцијата на хранливи материи.
Ретко, склеродермијата го зафаќа и срцето, белите дробови или бубрезите – во тој случај може да биде опасна по живот. Создавањето на цикатрикси-лузни на белите дробови се причина за отежнато дишење при оптоварување. Инсуфициенцијата на бубрезите (откажување на бубрезите) може да резултира со висок крвен притисок.
Патофизиологија
[уреди | уреди извор]Се смета дека хиперпродукцијата на колагенот е резултат на автоимуна дисфункција, во која имунолошкиот систем почнува да го напаѓа кинетохорот на хромозомите. Ова може да доведе до генетска дефект на гените во близина. Т-клетките се акумулираат во кожата; се смета дека овие лачат цитокини и други белковини кои го стимулираат таложењето на колагенот. Особено, стимулацијата на фибробласта се чини дека е клучна за процесот на заболување и студиите се спојуваат на потенцијалните фактори што го создаваат овој ефект.[26]

Значаен играч во процесот го трансформира факторот на раст (TGFβ). Оваа белковина се чини дека е хиперпродуктивна, а фибробластот (можеби како одговор на други стимули) исто така го надминува рецепторот за овој медијатор. Внатреклеточна патека (која се состои од SMAD2 / SMAD3, SMAD4 и инхибиторот SMAD7 ) е одговорна за секундарниот систем на месинџер кој предизвикува транскрипција на белковините и ензимите одговорни за таложење на колаген. Sp1 е фактор на транскрипција што најтесно се проучува во овој контекст. Покрај TGFβ, можна улога има факторот на раст на сврзното ткиво (CTGF).[26] Навистина, вообичаен полиморфизам на CTGF генот е присутен со зголемена стапка на системска склероза.[36]
Оштетувањето на ендотелиумот е рана абнормалност во развојот на склеродермија, и се чини дека тоа се должи на акумулацијата на колагенот од страна на фибробластите, иако директните измени од цитокини, адхезија на тромбоцити и реакција на хиперсензитивност од типот II исто така се вмешани. Документирано е зголемено ендотелин и намалена вазодилатација .[26]
Хименес и Дерк [26] опишуваат три теории за развојот на склеродермата:
- Абнормалностите првенствено се должат на физички агент, а сите други промени се секундарни или реактивни на оваа директна навреда.
- Првичниот настан е трансферирање на фетоматернална клетка која предизвикува микрохимеризам, при што втората сумативна причина (на пр. Животна средина) доведува до вистински развој на болеста.
- Физички причини доведуваат до фенотипски промени во подложни клетки (на пр. поради генетска шминка), кои потоа ги ефектуираат ДНК-промените што го менуваат однесувањето на клетката.
Дијагноза
[уреди | уреди извор]Американскиот колеџ за ревматологија во 1980 година се согласи за дијагностички критериуми за склеродермија.[37]
Дијагнозата е со клиничко сомневање, присуство на автоантитела (конкретно анти-центромер и анти-scl70 / анти-топоизомераза антитела ) и повремено со биопсија. Од антителата, 90% имаат забележливо анти-јадрено антитело . Антицентромерното антитело е почеста во ограничена форма (80-90%) отколку во дифузна форма (10%), а анти-scl70 е почеста во дифузната форма (30-40%) и кај пациенти Афроамериканци ( кои се поподложни на системската форма).[26]
Повеќето пациенти ќе побараат лекарска помош откако ќе забележат промени на кожата. Високиот крвен притисок може да биде предизвикан од промени во бубрезите. Вашиотлекар, најверојатно, ќе ве упати на крвни тестови (антитела и ревматоиден фактор, стапка на седиментација на крвта). Симптомите честопати можат да се совпаднат со други болести на сврзното ткиво. Други дијагностички тестови што треба да се направат за да се дијагностицира правилно болеста се рендген испитување на градниот кош, анализа на урината, КаТе на белите дробови и биопсија на кожата.
Други состојби може да имитираат системска склероза со предизвикување на стврднување на кожата. Дијагностички навестувања дека е одговорно друго нарушување вклучува отсуство на феномен на Рејна, недостаток на абнормалности на кожата на рацете, недостаток на вклученост на внатрешните органи и нормален резултат на тестот за антинуклеарни антитела.[38]
Третман
[уреди | уреди извор]Лек за склеродермија нема, иако постои третман на некои од симптомите, вклучувајќи лекови кои го намалуваат воспалението и ја омекнуваат кожата . Некои пациенти можат да имаат корист од изложеност на топлина.[39] Холистичката грижа за пациентот што опфаќа едукација на пациентот прилагодена на нивото на едукација на пациентот е корисна во поглед на сложената природа на симптомите на болеста и напредокот.[40]
Не постои лек кој се користи за престанок на хиперпродукција на колаген. Сепак, голем број на лекови можат да помогнат во контролата на симптомите или спречувањето на компликации. За да се постигне ова, треба да се земат лекови за контрола на крвниот притисок за да се спречат проблеми со белите дробови и бубрезите. Склеродермијата се третира со кортикостероиди, имуносупресиви и нестероидни антиинфламаторни лекови Физиотерапевтите можат да ви помогнат да ја подобрите вашата подвижност и да добиете сила и полесно да се справите со болката предизвикана од склеродермијата. Останатите третмани вклучуваат лесна или ултравиолетова А1 терапија. Маста со нитроглицерин може да помогне во лекувањето на зафатените површини на кожата. Што се однесува до операцијата, тоа е последната опција. Но, во тешки случаи и компликаци и како рани на прстите што можат дадоведат до гангрена, единствената опција е ампутација.
Прогнозата е значително полоша за пациенти кои претрпуваат претходно оштетување навнатрешните органи. За да се спречи понатамошно оштетување на кожата, неопходно е да се задржи целото тело топло и да се пијат лекови за стимулирање на циркулацијата. Одржување на хигиената на телото, избегнување на стресот и прекинување на пушењето се мерки кои во голема мерка помагаат во контролата на болеста.
Тематски / симптоматски
[уреди | уреди извор]Тематскиот третман за промена на кожата на склеродермата не го менува текот на болеста, но може да ја подобри болката и улцерацијата. Во рангот на НСАИЛ (нестероидни антиинфламаторни лекови) може да се користи за олеснување на болни симптоми, како што е напроксен. Постои ограничена корист од стероиди како што се преднизон. Епизоди на феноменот на Рејно понекогаш да одговори на нифедипин или други блокатори на калциумови канали; тешка дигитална улкус може да одговори на аналоген илопрост на простациклин, а двојниот антагонист на ендотелин-рецептор босентан може да биде корисен за феноменот на Рејна.[41] Затегнатоста на кожата може да се третира систематски со метотрексат и циклоспорин и дебелината на кожата третирана со пенициламин.
Болест на бубрезите
[уреди | уреди извор]Бубрежна криза Склеродермија, појава на акутна повреда на бубрезите и злоќудна хипертензија (многу висок крвен притисок со доказ за оштетување на органи) кај лица со склеродермија, ефикасно се лекува со лекови од класата на АКЕ инхибитори. Користа од АКЕ инхибиторите се однесува дури и на оние кои мораат да започнат дијализа за лекување на заболувања на бубрезите и може да дадат доволна корист за да овозможат прекинување на терапијата со бубрежна замена.[41]
Заболување на белите дробови
[уреди | уреди извор]Активниот алвеолитис често се третира со пулсира циклофосфамид, честопати заедно со мала доза на стероиди. Придобивката од оваа интервенција е скромна.[42][43]
Белодробна хипертензија може да се третира со epoprostenol, treprostinil, босентан и евентуално aerolized илопрост.[41] Nintedanib беше одобрен за употреба во Управата за храна и лекови во Соединетите држави на 6 септември 2019 година за да се забави стапката на пад на белодробната функција кај пациенти со системска склероза поврзана интерстицијална белодробна болест (SSc-ILD).[44][45]
Епидемиологија
[уреди | уреди извор]Системската склеродермија е ретка болест [46] со годишна инциденца од 1 до 2 на 100,000 лица во САД. Интервалот на почетокот на почетокот започнува на возраст од 30 години [47] до 35 години [48] и завршува на возраст од 50 до 55 години.
Во Соединетите држави, распространетоста на системската склеродермија е околу 50,000,[48] со различни студии кои даваат различни проценки, обично се движат помеѓу 40,000 и 165,000.[49]
Годишната инциденца на системска склероза е 19 на милиони, а преваленцата е 19–75 на 100 000, со женски: машки сооднос од 3: 1 (8: 1 во период на раѓање на дете). Инциденцата е двојно поголема кај Афроамериканците. Најголема застапеност во светот имаат Домородните Американци Чокола во Оклахома (469 на 100.000).
Болеста има одредено наследно здружение. Може да биде предизвикана и од имунолошка реакција на вирус ( молекуларна мимикрија ) или од токсини.[2]
Општество и култура
[уреди | уреди извор]Групи за поддршка
[уреди | уреди извор]Мрежа на младинска Склеродерма - е организација посветена на обезбедување емоционална поддршка и образовни информации на родителите и нивните деца кои живеат со малолетничка склеродермија, поддршка на детско истражување за да се идентификуваат причината и лекувањето на малолетничка склеродермија и зајакнување на јавната свест.[50]
Во САД, Фондацијата Склеродерма е посветена да ја подигне свеста за болеста и да им помогне на оние кои се заболени.[51]
Фондација за истражување на склеродерма спонзорира истражува за состојбата.[52] Комичарот и телевизиски презентер Боб Сагет, член на одборот на СРФ, го режираше ТВ филмот АБЦ во 1996 година за надеж, во кој глуми Дана Делани, која ја отсликува младата жена која е фатално погодена од склеродермата; филмот се базираше на искуствата на сестрата на Сагет, Геј.
Склеродерма и Рејно ОК е британска добротворна организација формирана со спојување на две помали организации во 2016 година за да обезбеди поддршка за лицата со склеродермија и да финансира истражување за состојбата.[53][54]
Истражување
[уреди | уреди извор]Со оглед на тешкотијата во лекувањето на склеродермијата, третмани со помала доказна база честопати се обидуваат да ја контролираат болеста. Овие вклучуваат антимитоцитен глобулин и микофенолат мофетил ; некои извештаи објавија подобрувања во симптомите на кожата, како и одложување на напредокот на системско заболување, но ниту еден од нив не бил подложен на големи клинички испитувања.[41]
Пресадување на автологна хематопоетски матични клетки (HSCT) се заснова на претпоставката дека автоимуни болести како системска склероза се јавуваат кога белите крвни клетки на имунолошкиот систем го напаѓаат организмот. Во овој третман, матичните клетки од крвта на пациентот се извлечени и се чуваат за да ги сочуваат. Белите крвни клетки на пациентот се уништуваат со циклофосфамид и зајаци антитела против белите крвни клетки. Тогаш складираната крв се враќа во крвотокот на пациентот за да се реконституира здрава крв и имунолошки систем што нема да го нападне организмот. Резултатите од испитувањето во фаза 3, судењето на автологно меѓународно пресадување на матични клетки Меѓународна склеродермија (АСТИС), со 156 пациенти беа објавени во 2014 година. Самиот HSCT има смртност со висок третман, така што во првата година, опстанокот на пациентите во групата за третман беше помал од плацебо групата, но на крајот на 10 години, опстанокот во групата за третман беше значително поголем. Авторите заклучиле дека ХСКТ може да биде ефикасен, доколку е ограничен на пациенти кои биле доволно здрави за да преживеат самиот ХСКТ. Затоа, ХСЦТ треба да се даде рано во прогресијата на болеста, пред да направи оштетување. Пациентите со срцеви заболувања и пациентите кои пушеле цигари, биле со помала веројатност да преживеат.[55][56] Уште една студија со пресадување на матични клетки наспроти студија за циклофосфамид (СКОТ) е во тек.[57]
Наводи
[уреди | уреди извор]- ↑ „Cancer incidence in systemic sclerosis: meta-analysis of population-based cohort studies“. Arthritis Rheum. 65 (7): 1913–21. July 2013. doi:10.1002/art.37969. PMID 23576072.
- ↑ 2,0 2,1 Longo, Dan L.; Kasper, Dennis L; Fauci, Anthony; Hauser, Stephen L.; и др., уред. (July 2011) [2005]. Harrison's Principles of Internal Medicine (16. изд.). New York: McGraw-Hill. ISBN 978-0071748896.CS1-одржување: повеќе имиња: список на уредници (link)
- ↑ „Systemic sclerosis/scleroderma: a treatable multisystem disease“. Am Fam Physician. 78 (8): 961–8. October 2008. PMID 18953973.
- ↑ Abraham, S; Steen, V (2015). „Optimal management of digital ulcers in systemic sclerosis“. Therapeutics and Clinical Risk Management. 11: 939–47. doi:10.2147/TCRM.S82561. PMC 4474386. PMID 26109864.
- ↑ 5,0 5,1 5,2 5,3 Klippel, John H. Primer On the Rheumatic Diseases 11ED. Atlanta, GA: Arthritis Foundation. ISBN 978-1-912423-16-3.
- ↑ „Limited Scleroderma“. www.mayoclinic.org. Mayo Clinic. Посетено на 6 June 2019.
- ↑ „Systemic sclerosis“. Best Practice & Research. Clinical Rheumatology. 16 (5): 807–16. 2002. doi:10.1053/berh.2002.0258. PMID 12473275.
- ↑ „Muscle abnormalities in scleroderma“. Rheum. Dis. Clin. North Am. 22 (4): 783–96. 1996. doi:10.1016/S0889-857X(05)70301-X. PMID 8923596.
- ↑ Steen VD (2005). „The lung in systemic sclerosis“. Journal of Clinical Rheumatology. 11 (1): 40–6. doi:10.1097/01.rhu.0000152147.38706.db. PMID 16357695.
- ↑ 10,0 10,1 „Systematic review: pathophysiology and management of gastrointestinal dysmotility in systemic sclerosis (scleroderma)“. Aliment. Pharmacol. Ther. 23 (6): 691–712. 2006. doi:10.1111/j.1365-2036.2006.02804.x. PMID 16556171.
- ↑ 11,0 11,1 11,2 „Gastrointestinal manifestations of scleroderma“. Gastroenterol. Clin. North Am. 27 (3): 563–94. 1998. doi:10.1016/S0889-8553(05)70021-2. PMID 9891698.
- ↑ „Omeprazole in the long-term treatment of severe gastro-oesophageal reflux disease in patients with systemic sclerosis“. Aliment. Pharmacol. Ther. 6 (5): 565–77. 1992. doi:10.1111/j.1365-2036.1992.tb00571.x. PMID 1420748.
- ↑ „Causes of death and poor survival prognostic factors in thai patients with systemic sclerosis“. Journal of the Medical Association of Thailand. 85 (11): 1204–9. 2002. PMID 12546318.
- ↑ „Assessment of kidney involvement“. Clin. Exp. Rheumatol. 21 (3 Suppl 29): S29–31. 2003. PMID 12889219.
- ↑ Steen VD (1994). „Renal involvement in systemic sclerosis“. Clin. Dermatol. 12 (2): 253–8. doi:10.1016/S0738-081X(94)90329-8. PMID 8076263.
- ↑ Steen VD (2003). „Scleroderma renal crisis“. Rheum. Dis. Clin. North Am. 29 (2): 315–33. doi:10.1016/S0889-857X(03)00016-4. PMID 12841297.
- ↑ „Scleroderma renal crisis: new insights and developments“. Current Rheumatology Reports. 6 (2): 129–36. 2004. doi:10.1007/s11926-004-0057-5. PMID 15016343.
- ↑ „Long-term outcomes of scleroderma renal crisis“ (PDF). Ann. Intern. Med. 133 (8): 600–3. 2000. CiteSeerX 10.1.1.494.6389. doi:10.7326/0003-4819-133-8-200010170-00010. PMID 11033587. Архивирано од изворникот (PDF) на 19 June 2015.
- ↑ Turk, Matthew; Pope, Janet E. (July 2016). „The Frequency of Scleroderma Renal Crisis over Time: A Metaanalysis“. The Journal of Rheumatology. 43 (7): 1350–1355. doi:10.3899/jrheum.151353. ISSN 0315-162X. PMID 27134252.
- ↑ „Renal complications and scleroderma renal crisis“. Rheumatology. 48: 32–35. 2009. doi:10.1093/rheumatology/ken483. PMID 19487221.
- ↑ Jimenez S, Koenig AS. Scleroderma. eMedicine.com. Accessed: May 22, 2006.
- ↑ „Scleroderma renal crisis: patient characteristics and long-term outcomes“. QJM. 100 (8): 485–94. August 2007. doi:10.1093/qjmed/hcm052. PMID 17601770.
- ↑ Hudson, M; Baron, M; Tatibouet, S; Furst, DE; Khanna, D; International Scleroderma Renal Crisis Study, Investigators (April 2014). „Exposure to ACE inhibitors prior to the onset of scleroderma renal crisis-results from the International Scleroderma Renal Crisis Survey“. Seminars in Arthritis and Rheumatism. 43 (5): 666–72. doi:10.1016/j.semarthrit.2013.09.008. PMID 24176729.
- ↑ „Predictors and risk factors for recurrent scleroderma renal crisis in the kidney allograft: case report and review of the literature“. Am. J. Transplant. 5 (10): 2565–9. October 2005. doi:10.1111/j.1600-6143.2005.01035.x. PMID 16162209.
- ↑ „Parvovirus B19 infection of bone marrow in systemic sclerosis patients“. Clin. Exp. Rheumatol. 17 (6): 718–20. 1999. PMID 10609071.
- ↑ 26,0 26,1 26,2 26,3 26,4 26,5 26,6 „Following the molecular pathways toward an understanding of the pathogenesis of systemic sclerosis“. Ann. Intern. Med. 140 (1): 37–50. 2004. doi:10.7326/0003-4819-140-2-200401200-00013. PMID 14706971.
- ↑ Bianchi DW (2000). „Fetomaternal cell trafficking: a new cause of disease?“. Am. J. Med. Genet. 91 (1): 22–8. CiteSeerX 10.1.1.605.5548. doi:10.1002/(SICI)1096-8628(20000306)91:1<22::AID-AJMG4>3.0.CO;2-3. PMID 10751084.
- ↑ „Nephrogenic Systemic Fibrosis: A Survey of Nephrologists' Perceptions and Practices“. Clin J Am Soc Nephrol. 5 (6): 964–71. March 2010. doi:10.2215/CJN.00140110. PMC 2879309. PMID 20299369.
- ↑ „[Nephrogenic systemic fibrosis or kidney failure--how great is the risk?]“. Rofo (германски). 182 (2): 114–5. February 2010. PMID 20120045.
- ↑ „Cardiac autotransplantation for aortic and mitral valve replacement in a patient with nephrogenic systemic fibrosis“ (PDF). Hellenic J Cardiol. 51 (1): 64–6. 2010. PMID 20118047.
- ↑ „Nephrogenic systemic fibrosis: what the hospitalist needs to know“. J Hosp Med. 5 (1): 46–50. January 2010. doi:10.1002/jhm.493. PMID 20063400.
- ↑ „Gadolinium deposition in nephrogenic fibrosing dermopathy“. J. Am. Acad. Dermatol. 56 (1): 27–30. 2007. doi:10.1016/j.jaad.2006.10.048. PMID 17109993.
- ↑ „Bleomycin-induced scleroderma“. The Journal of the Association of Physicians of India. 52: 76–7. 2004. PMID 15633728.
- ↑ „Scleroderma and the taxanes. Is there really a link?“. Clin. Exp. Dermatol. 29 (4): 360–2. 2004. doi:10.1111/j.1365-2230.2004.01519.x. PMID 15245529.
- ↑ „Occupational exposure to solvents and gender-related risk of systemic sclerosis: a metaanalysis of case-control studies“. J. Rheumatol. 34 (1): 97–103. 2007. PMID 17117485.
- ↑ „A polymorphism in the CTGF promoter region associated with systemic sclerosis“. N. Engl. J. Med. 357 (12): 1210–20. September 2007. doi:10.1056/NEJMoa067655. PMID 17881752.
- ↑ Masi AT (1980). „Preliminary criteria for the classification of systemic sclerosis (scleroderma). Subcommittee for scleroderma criteria of the American Rheumatism Association Diagnostic and Therapeutic Criteria Committee“. Arthritis Rheum. 23 (5): 581–90. doi:10.1002/art.1780230510. PMID 7378088. Available online at „1980 Criteria for the Classification of Systemic Sclerosis“. Архивирано од изворникот на 2007-10-15. Посетено на 2007-08-05.
- ↑ „Skin hardening, but is it systemic sclerosis?“. The Journal of Musculoskeletal Medicine. March 30, 2009. Архивирано од изворникот на 2009-05-05. Посетено на 2020-01-27.
- ↑ „The current treatment of scleroderma“. Drugs. 37 (1): 87–96. 1989. doi:10.2165/00003495-198937010-00006. PMID 2651089.
- ↑ Philip J. Clements; Daniel E. Furst. Systemic Sclerosis, 2nd ed., Chapt. 23 (PDF).
- ↑ 41,0 41,1 41,2 41,3 „New therapeutic strategies for systemic sclerosis--a critical analysis of the literature“. Clin. Dev. Immunol. 12 (3): 165–73. 2005. doi:10.1080/17402520500233437. PMC 2275417. PMID 16295521.
- ↑ „Cyclophosphamide versus placebo in scleroderma lung disease“. N. Engl. J. Med. 354 (25): 2655–66. June 2006. doi:10.1056/NEJMoa055120. PMID 16790698.
- ↑ „A multicenter, prospective, randomized, double-blind, placebo-controlled trial of corticosteroids and intravenous cyclophosphamide followed by oral azathioprine for the treatment of pulmonary fibrosis in scleroderma“. Arthritis Rheum. 54 (12): 3962–70. December 2006. doi:10.1002/art.22204. PMID 17133610. Архивирано од изворникот на 2012-12-16.
- ↑ „FDA approves first treatment for patients with rare type of lung disease“. Food and Drug Administration. 2020-03-24.
- ↑ https://www.boehringer-ingelheim.com/press-release/fda-approves-nintedanib-ssc-ild
- ↑ WrongDiagnosis > Diseases » Scleroderma » Prevalence Посетено на Dec 13, 2009
- ↑ Systemic sclerosis (scleroderma) and pregnancy By Bonnie L Bermas, MD. Посетено на Dec 13, 2009
- ↑ 48,0 48,1 University of maryland Medical Center > Medical Reference > Patient Education > Scleroderma - Risk Factors Архивирано на 27 февруари 2013 г. Harvey Simon, MD, Reviewed last on: 3/17/2009
- ↑ CureResearch > Prevalence and Incidence of Scleroderma Last revision: June 13, 2003
- ↑ „Juvenile Scleroderma Network“. Посетено на 2008-05-11.
- ↑ „Scleroderma Foundation“. Посетено на 2008-05-11.
- ↑ „Scleroderma Research Foundation“. Посетено на 2008-05-11..
- ↑ „Scleroderma & Raynaud's UK“.
- ↑ „NHS Choices Scleroderma“. Посетено на 26 September 2015.
- ↑ Dinesh Khanna D, Georges GE, Couriel DR (June 25, 2014). „Autologous Hematopoietic Stem Cell Therapy in Severe Systemic Sclerosis: Ready for Clinical Practice?“. JAMA. 311 (24): 2485–2487. doi:10.1001/jama.2014.6369. PMC 4926767. PMID 25058081.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ van Laar JM, Farge Sont JK, ET AL., for the EBMT/EULAR Scleroderma Study Group (June 25, 2014). „Autologous Hematopoietic Stem Cell Transplantation vs Intravenous Pulse Cyclophosphamide in Diffuse Cutaneous Systemic Sclerosis: A Randomized Clinical Trial“. JAMA. 311 (24): 2490–2498. doi:10.1001/jama.2014.6368. PMID 25058083.CS1-одржување: повеќе имиња: список на автори (link)
- ↑ Stem Cell Transplant vs. Cyclophosphamide (SCOT), NCT00114530
Надворешни врски
[уреди | уреди извор]| Класификација |
|---|
