Паркинсонова болест
| Паркинсонова болест | |
|---|---|
| Синоними | Идиопатски или примарен паркинсонизам |
 | |
| Илустрација на Паркинсоновата болест од Сер Вилијам Ричард Гаверс преземена од A Manual of Diseases of the Nervous System (1886) | |
| Специјалност | Неврологија |
| Симптоми | Тресење, ригидност, бавно движење, тешкотии во движењето[1] |
| Компликации | Деменција, депресија, анксиозност[2] |
| Вообичаена појава | Над 60 години[1][3] |
| Причинители | Непознати[4] |
| Ризик-фактори | Изложеност на пестициди, трауми на главата[4] |
| Дијагностички метод | Врз основа на симптомите[1] |
| Диференцијална дијагноза | Деменција со Левиеви тела, прогресивна супрајадрена парализа, есенцијален тремор, примена на антипсихотици[5] |
| Третман | Лекови, хирургија[1] |
| Лекови | L-DOPA, допамински агонисти[2] |
| Прогноза | Очекуван животен век ~ 15 години[6] |
| Честота | 6.2 милиони (2015)[7] |
| Смртни случаи | 117,400 (2015)[8] |
Паркинсоновата болест е невродегенеративна болест која ги напаѓа моторните функции на заболениот, говорот и други функции. Оваа болест е позната и како ПД (Parkinson’s disease). Болеста се јавува како резултат на дегенерација на допаминергичните неврони во базалните ганглии, поточно во substantia nigra и locus coeruleus. Главните моторни симптоми со заедничко име се нарекуваат „паркинсонизам“ или „паркинсонов синдром“.[4][9] Симптомите генерално прогредираат со текот на времето.[1] Во раниот стадиум на болеста, највоочливи се тресење, ригидност, бавно движење и отежнат од.[1] Исто така можат да се појават и мисловни и проблеми во однесувањето.[2] Деменцијата е честа во напредните стадиуми на болеста.[2] Депресија и анксизност се појавуваат кај повеќе од третина од пациентите со ПБ.[2] Други симптоми вклучуваат сетилни, емоционални и проблеми со спиењето.[1][2]
Не постои лек за Паркинсонова болест, а третманот е воглавно насочен кон подобрување на симптомите.[1]
Во 2015, ПБ имале 6.2 милиони луѓе што резултирало со 117,400 смртни случаи на глобално ниво.[7][8] Паркинсоновата болест типично се појавува кај луѓе над 60 години, кај кои околу еден процент ја имаат болеста.[1][3] Почесто се појавува кај мажи отколку кај жени во сооднос од околу 3:2.[4] Именувана е според англискиот аптекар Џејмс Паркинсон, кој направил детален опис на болеста во еден негов есеј во 1817 г.
Симптоми[уреди | уреди извор]
Примарни симптоми:
- Тремор
- Ригор
- Брадикинезија (забавени движења)
- Постурална нестабилност (слаба рамнотежа)
Секундарни симптоми:`
- Депресија
- Констипација
- Инконтиненција
- Дисфагија (проблеми со голтање)
- Деменција
- Дисатрија (проблеми со говорот)
- Хипотензија
- Пореметување во спиењето
Етиологија[уреди | уреди извор]
Од оваа болест боледуваат познатите личности: боксерот Мохамед Али и глумецот Мајкл Џ. Фокс кој годишно инвестира милиони долари за истражување на болеста и откривање на лек. Од неа боледувал и покојниот папа Јован Павле II. Причинителите на Паркинсоновата болест не се точно познати, но има некои помали причини за кои се појавува оваа болест, на пример, генетски пореметувања, токсини, трауми на главата, церебрална аноксија, и болест предизвикана од лекарства.
- Генетски пореметувања - Во последните години откриени се повеќе генетски мутации кои предизвикуваат ПД, на пример во одредени популации (Контурзи, Италија). Некој кој има ПД е најверојатно да има и роднини со истата болест. Но, ова не значи дека болеста се пренесува генетски.
Најчест фактор за ПД е мутиран гликоцереброидален ген. Носачите на овие мутации имаат ризик од развивање на ПД. Има и докази дека генски дефект придонесува за појавување на ПД и на Алцхајмеровата болест.
- Токсини - Една теорија укажува дека во повеќето случаи има комбинација од токсини кои имаат учество во болеста. Најмногу се присутни одредени пестициди и метали како магнезиум и железо, особено тие што реагираат со кислородот, и/или се сврзуваат со невромеланинот. Други токсини кои се содржат се полихлорован бифенил, паракват (хербицид) во комбинација со манеб (фунгицид), ротенон (инсектицид), и специфични органохлоридни пестициди како диелдрин и линдан.
- Трауми на главата - Трауми на главата се појавуваат повеќе кај луѓе со ПД, отколку кај другите луѓе во популацијата. Истражување откри дека тие што имале повреди на главата имаат четири пати поголеми шанси да добијат ПД, отколку тие што никогаш немале повреда. Ризикот за појавување на ПД се зголемува на осум пати повеќе кај пациенти кои при трауми на главата имале интервенција, а единаесет пати кај пациенти кои имале тешки повреди на главата.
Дијагноза[уреди | уреди извор]
Дијагнозата се заснова на медицинската историја и невролошкото испитување кое се спроведува со прашување и набљудување на пациентот во живо користејќи ја унифицираната скала за Паркинсоновата болест. Се дијагностицира со помош на јадрена медицинска томографија која користи гама-зраци. Болеста е тешка да се дијагностицира точно, посебно во раните фази. Заради поклопувањето на симптомите со други болести, само 75% од дијагнозите се потврдуваат дека е идиопатска ПД на аутопсија. Раните знаци и симптоми можат да се сметаат како резултат на нормалното стареење. Можно е лекарот подолго време да го набљудува пациентот, сè додека не стане очигледно дека симптомите се постојано присутни. Обично лекарите гледаат за мрдање на нозете или намалено мавтање на рацете. Понекогаш е потребно мозочно скенирање или тестови во лабораторија за да ги исклучат другите болести. Сепак, скенирања со КТ и МНТ на луѓе со ПД обично излегуваат нормални.
Терапија[уреди | уреди извор]
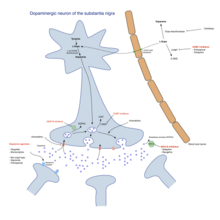
Соодветната терапија овозможува ублажување на симптомите и нивно 3-5 годишно одложување, но самата болест е неизлечлива.
Медикаментозна терапија[уреди | уреди извор]
Се заснова на дополнување на редуцираниот допамин. Како лек од прв избор, во раните стадиуми на болеста, сè повеќе се користат МАО-Б инхибиторите, тие ја инхибираат разградбата на допаминот до хомованилинска киселина и со тоа ги подобруваат симптомите. Амантадин е исто така корисен во раниот стадиум, тој го зголемува ослободувањето на допамин во мозокот. Доколку дејството на овие лекови е недоволно, кај млади пациенти се отпочнува со не-ерголински допамин-агонисти(пр. Ropinirol, Pramipexol), коишто само во раните стадиуми на болеста се еднакво ефективни како и L-Dopa. Кај постари пациенти се започнува веднаш со L-Dopa, во комбинација со Decarboxylasa-инхибитор, којшто ја инхибира раната разградба на L-Dopa во организмот. Понекогаш во комбинацијата се додава и COMT-инхибитор (пр.Entacaponum, Tolcaponum),којшто дополнително ја зголемува биорасположливоста на Допаминот.
Хируршка терапија[уреди | уреди извор]
Се состои од имплантација на стимулатори во одредени јадра на таламус или Globus Pallidum. Особено длабоката мозочна стимулација во Nucleus Subthalamicus или Globus Pallidus, дава задоволителни резултати како хируршка метода.
Физикална терапија[уреди | уреди извор]
Покрај медикаментозната терапија, физикалната терапија е задолжителна кај овие пациенти. Со неа се постигнува подобрување на движењата и координацијата. Препорачлива е и логопедска терапија.
Дополнителна терапија[уреди | уреди извор]
Психичко згрижување и едукација како на пациентот така и на неговите најблиски, се покажало како целисходно.
Наводи[уреди | уреди извор]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 1,7 1,8 „Parkinson's Disease Information Page“. NINDS. 30 јуни 2016. Архивирано од изворникот на 4 јануари 2017. Посетено на 18 јули 2016.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 Sveinbjornsdottir, S (11 July 2016). „The clinical symptoms of Parkinson's disease“. Journal of Neurochemistry. 139: 318–324. doi:10.1111/jnc.13691. PMID 27401947.
- ↑ 3,0 3,1 Carroll, William M. (2016). International Neurology. John Wiley & Sons. стр. 188. ISBN 9781118777367. Архивирано од изворникот на 8 септември 2017.
- ↑ 4,0 4,1 4,2 4,3 Kalia, LV; Lang, AE (29 August 2015). „Parkinson's disease“. Lancet. 386 (9996): 896–912. doi:10.1016/s0140-6736(14)61393-3. PMID 25904081.
- ↑ Ferri, Fred F. (2010). Ferri's differential diagnosis : a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (2. изд.). Philadelphia, PA: Elsevier/Mosby. стр. Chapter P. ISBN 0323076998.
- ↑ Leyton, Cristian E.; Golbe, Lawrence I. (27 ноември 2018). „Life expectancy in Parkinson disease“. Neurology (англиски). 91 (22): 991–992. doi:10.1212/WNL.0000000000006560. ISSN 0028-3878. PMID 30381371.
- ↑ 7,0 7,1 GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8 October 2016). „Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015“. Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ 8,0 8,1 GBD 2015 Mortality and Causes of Death, Collaborators. (8 October 2016). „Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015“. Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ↑ Jones, H. Royden (2013). The Netter collection of medical illustrations. a compilation of paintings (2. изд.). Philadelphia, PA: Saunders Elsevier. стр. 161. ISBN 9781455733873. Архивирано од изворникот на 8 септември 2017.
Литература[уреди | уреди извор]
| Класификација | |
|---|---|
| Надворешни извори |
|
| ||||||||||||||||||||
|
