Шизофренија
Оваа статија можеби бара дополнително внимание за да ги исполни стандардите за квалитет на Википедија. Ве молиме подобрете ја оваа статија ако можете. |
Оваа статија или заглавие има потреба од викифицирање за да ги исполни стандардите за квалитет на Википедија. Ве молиме помогнете во подобрувањето на оваа статија со соодветни внатрешни врски. |
| Шизофренија | |
|---|---|
 | |
| Платно испишано од пациент на кого му била дијагностицирана шизофренија. | |
| Специјалност | Психијатрија, Клиничка психологија |
Шизофренија — душевно растројство, кое се одликува со дизинтеграција на мисловните процеси и на емотивната реакција. Таа најчесто се манифестира како аудитивни халуцинации, параноични или бизарни илузии или неповрзан говор и мислење, придружени со значителна социјална и професионална нарушеност. Вообичаено, првите симптоми се јавуваат во почетокот на младоста, кои траат низ целиот живот од 0.3–0.7%. Дијагнозата се поставува врз основа на набљудување на однесувањето и искуството на пациентот.
Генетиката, опкружувањето во детството, биологијата на нервниот систем, психолошките и социјалните процеси се важни фактори за појава на шизофренија; некои лекови можат да предизвикаат појава на симптоми или да ги влошат истите. Најновите истражувања се фокусираат на улогата на биологијата на нервниот систем, иако, досега не е пронајдена ниту една причина од органско потекло. Бројните можни комбинации на симптоми предизвикале дебати за тоа дали дијагнозата претставува едно растројство или повеќе дискретни симптоми. Иако терминот води потекло од грчките корени skhizein (σχίζειν, "поделба") and phrēn, phren- (φρήν, φρεν-; "разум"), шизофренија не значи “разделување на умот” и не е исто што и растројство (поделба на личност) – исто така, познато како “подвоена личност”.
Лекувањето се заснова на антипсихотични лекови, кои примарно, го потиснува допаминот, а понекогаш и сератонинот. Психотерапијата и стручната и социјална рехабилитација се, исто така, важни во лекувањето. Во посериозните случаи – каде што постои ризик за поединецот и за другите – може да има потреба од присилна хоспитализација, иако престоите во болниците се пократки и поретки отколку што биле порано.
Се смета дека ова нарушување главно, влијае на сознавањето но, исто така, придонесува за хронични проблеми со однесувањето и емоциите. Најверојатно, луѓето болни од шизофренија, страдаат и други дополнителни (коморбидни) состојби, вклучувајќи поголема депресија и анкциозност; појавата на шизофренија, како резултат на користење дроги е во 50 % од случаите. Социјалните проблеми, како што се долга невработеност, сиромаштија или бездомништво, се најчести причини. Како резултат на поголемите физички здравствени проблеми и повисоката стапка на самоубиста (околу 5 %), просечниот животен век на луѓето со вакво нарушување е од 12 до 15 години пократок од оној на луѓето што го немаат.
Знаци и симптоми[уреди | уреди извор]
Едно лице, болно од шизофренија, може да има халуцинации (најчесто слушање на гласови), илузии (најчесто, од бизарна природа)и неповрзано размислување и говор. Аудитивните халуцинации често можат да бидат проследени со чувство на зуење во главата. Последното може да биде од неповрзаност на мислите, до нејасно поврзување на реченици, што, во потешките случаи е познато како „салата“. Болниот од шизофренија е често неразбирлив што зборува, а и не ги разбира самите луѓе кога му зборуваат. Често доживува симптоми слични на „жаме ви“ (обратното од дежа ви), т.е. не приметува работи што се случуваат околу него и не ја приметува, или не ја проценува точно ситуацијата во која моментно се наоѓа, "не ја приметува" во смисла дека не е целосно свесен за ситуацијата во која се наоѓа или работите кои му се случуваат. Често е брз (т.е. многузборлив) и невнимателен во зборувањето, слично и при Туретов синдром. Понекогаш имитира негативни однесувања што ги забележува кај другите луѓе, итн. Некои од првите знаци на шизофренија е кога болниот чувствува дека е омразен на другите, дека некој му мисли лошо, дека некој кова завера против него и сака да му наштети, дека некој му го контролира умот со електромагнетни бранови, на пример. Потоа може да развијат параноидни идеи, идеи за величина, и да се претставува дека е некој кој не е, итн. Понекогаш смета дека и неговите најблиски сакаат да му наштетат, при што се појавуваат и форми на агитација и агресија, итн. Социјалното повлекување, запуштеното облекување, неодржувањето на хигиена и губењето на мотивација и чувството за расудување, се чести во шизофренијата. Често, постојат забележителни емоцијални пречки, на пример, недостаток на одговорност. Нарушувањата во социјалното сознавање, како што се симптомите на параноја, се поврзани со шизофренијата; најчесто се јавува социјална изолација. Во еден редок подвид на шизофренија, лицето може да буде молчаливо, да останува неподвижно во бизарни пози или да се вознемирува без причина - знаци на кататонија.
Крајот на адолесценцијата и почетокот на зрелоста, критичните години за социјален и професионален развој на човекот, е најризичен период за појава на шизофренија. Во 40 % (кај мажите) и 23 % (кај жените) од случаите, шизофренијата се јавува пред 19- тата година. Со цел намалување на нарушувањата во развојот поврзани со шизофренијата, во последно време, големо внимание се посветува на идентификување и лекување на почетната фаза на болеста, која може да биде откриена до 30 месеци пред појава на симптомите. Оние кај кои се развива шизофренија, можат да почувствуваат минливи или самоограничувачки психотични симптоми и неспесифични симптоми на социјално повлекување и раздразливост во текот на продромалната фата (појавата на првите симптоми).
Класификација според Шнајдер[уреди | уреди извор]

Психијатарот Курт Шнајдер (1887–1967) направил список на форми на психотични симптоми, кои ја разликуваат шизофренијата од другите психички нарушувања. Овие се нарекуваат симптоми од прв ред или Шнајдерови симптоми од прв ред, кои ги вклучуваат илузии кои се под влијание на надворешна сила; верувањето дека мислите се вметнуваат или се производ на нечиј свесен ум; верувањето дека нечии мисли се пренесуваат на други луѓе; и слушање гласови кои се мешаат во мислите и активностите на поединецот или водат разговор со други замислени гласови. Иако дале значителен придонес на современите дијагностички критериуми, била доведена во прашање спесифичноста на овие симптоми. Еден преглед на дијагностичките студии, спроведен во периодот помеѓу 1970 и 2005 година, покажал дека тие ниту ги потврдуваат, ниту ги отфрлаат тврдењата на Шнајдер, со претпоставка дека повторно ќе бидат нагласени во идните ревизии на дијагностичкиот систем.
Позитивни и негативни симптоми[уреди | уреди извор]
Често, шизофренијата се опишува преку позитивните и негативните симптоми. Позитивни симптоми се оние кои не се застапени кај повеќето поединци но, се присутни кај луѓето со шизофренија. Тука спаѓаат илузии, неповрзани мисли и говор, како и, допирни, ауидитивни, визуелни, мирисни и вкусовни халуцинаии, кои, обично, се сметаат за манифестации на психоза. Халуцинациите се, исто така, поврзани со содржината на самата илузија. Вообичаено, позитивните симптоми, добро реагираат на лекови. Негативните симптоми се недостаток на нормални емоционални реакции или на други мисловни процеси, поради што, потеко реагираат на лекови. Тука, најчесто, спаѓаат рамнодушно и споро дејствување и емоции,сиромашен говор (алогија), неможност да доживеат задоволство (анедонија), недостаток на желба за формирање на односи (асоцијалност) и недостаток на мотивација. Истражувањата покажуваат дека негативните симптоми придонесуваат повеќе за лош квалитет на животот и функционална попреченост, од позитивните симптоми. Луѓето со истакнати негативни симптоми, пред почетокот на болеста имаат проблеми со прилагодувањето и често, постои ограничено реагирање на лекови.
Кај лицата кои страдаат од шизофренија, особено во раната фаза, може да се забележат и бројни лингвистички промени. Шизофреничарите често посветуваат посебно внимание на начинот на којшто се изразуваат, нивната синтакса станува несредена, така што во крајна мера, нивниот говор стануав неразбирлив или бесмислен. Во шизофренијата, зборовите подлежат на истиот процес кој латентните мисли во сонот ги претвора во соновни слики, а тој процес Зигмунд Фројд го нарекува примарен психички процес. Притоа, мислите стануваат толку кондензирани, што најпосле се сведуваат на еден збор кој може да претставува цела низа од мисли. Според Фројд, чудниот карактер на шизофреничните симптоми произлегуваат од доминацијата на зборовните односи над предметниет односи. Во тој поглед, шизофрениот начин на мислење се одликува со тоа што конкретните нешта се третираат како да се апстрактни.[1]
Причини[уреди | уреди извор]
Комбинација на генетски и фактори на окружувањето играат улога во развојот на шизофренија. Луѓето со шизофренија во семејството, кои страдаат од минлива или психоза на самоограничување, имаат 20-40 % шанса да им биде дијагностицирана шизофренија, една година подоцна. Шизофренијата се поврзува со пореметување на хемискиот баланс на невротрансмитерот допамин во мозокот. Од психолошка гледна точка, од потсвеста доаѓа до лудост, преку некои негативни искуства во минатото кои се врежани во меморијата на потсвеста. Од претходно доживеани и почувствувани чувства, пред сè негативни, потвеста ги регистрирала и реагира на негативен начин. Тоа е шизофренија, гледана од психолошки аспект. Инаку потсвест е она што ни е скриено од нашиот моментален мисловен процес, но и покрај тоа потсвеста него го диктира. Свеста ни диктира што во моментот ќе работиме, зборуваме, правиме, но, свеста и потсвеста комуницираат тајно, свеста ја имплементира состојбата на потсвеста. Влезните стумулуси што ги прима човек, кога ќе ги согледа потсвеста, врз основа на конфигурацијата на потсвеста, претходно здобиени мемории и претходно стекнато искуство, дава, изнесува, одредена реакција на мозокот, на свеста, дава одреден излезен стимулус. Тоа важи и за шизофренијата, таа зависи од конфигурацијата на потсвеста.
Генетика[уреди | уреди извор]
Проценката на наследноста се разликува поради тешкотиите во одвојувањето на генетските ефекти и ефектите на окружувањето. Најголем ризик за развој на шизофренија, имаат роднините од прво колено на болниот (ризикот е 6,5 %); повеќе од 40 % од еднојајчените близнаци од тие со шизофренија се, исто така, погодени. Веројатно, многу гени имаат некакво влијание. Многу потенцијални кандидати биле предложени, вклучувајќи ги и специфичните бројни варијации NOTCH4 и жариштето на хистон белковините. Се чини дека има големи преклопувања во генетиката на шизофренијата и нарушувањето на двојна личност. Едно прашање од еволутивната психологија, во однос на пренесување на шизофренијата по наследен пат, е зашто гените кои го зголемуваат ризикот од психоза еволуирале, под претпоставка дека, од еволутивна гледна точка, би требало да има прилагодување на состојбата. Една теорија ги посочува гените вклучени во еволуцијата на јазикот и човековата природа но, досега, ниедна теорија не била докажана, ниту побиена.
Животна средина[уреди | уреди извор]
Фактори на животната средина поврзани со развојот на шизофренијата, ја вклучуваат средината на живеење, употребата на дроги и пренатален стрес. Се чини дека стилот на одгледување на родителите нема влијание, иако, луѓето кои имаат поддршка од родителите поминуваат подобро од оние со проблематични родители. Докажано е дека живеењето во урбана средина го зголемува ризикот од шизофренија, дури после се зема предвид користењето на дрога, етничката група и големината на општествената група. Други фактори кои играат важна улога, вклучуваат социјална изолација и имиграција, поврзана со социјалните неповолни околности, расна дискриминација, семејно нефункционирање, сиромаштија и немање услови за живеење. Злоупотребата или траумите од детството се ризични фактори за да понатаму во животот да биде дијагностицирана шизофренија.
Користење на дроги[уреди | уреди извор]
Голем број на дроги се поврзуваат со развојот на шизофренија, вклучувајќи го канабисот, кокаинот и амфетамините. Околу половина од луѓето болни од шизофренија, конзумираат дроги и/или алкохол во прекумерни дози. Употребата на канабис може да биде со причина но, користењето на другите дроги може да биде само механизам за справување со депресија, анксиозност, досада и самотија.
Со зголемување на дозата на канабисот, расте и ризикот за развој на психолошка болест.Честата употреба двојно го зголемува ризикот од психоза и шизофренија. Сепак, некои истражувања се сомневаат во точноста на оваа теорија. Амфетаминот, кокаинот, и во помала мера, алкохолот, можат да резултираат во психоза која е многу слична со шизофренијата.
Пренатален период[уреди | уреди извор]
Факторите како хипоксија и инфекции, стрес или недоволна исхрана на мајката за време на феталниот развој, може да предизвика мало зголемување на ризикот од шизофренија, во подоцнежниот живот. Поголеми се шансите дека луѓето на кои им е дијагностицирана шизофренија, се родени во зима или пролет (барем, во северната полутопка), како резултат на поголемата стапка на изложеност на матката на вируси. Оваа разлика е околу 5-8 %.
Механизми на развојот на шизофренијата[уреди | уреди извор]
Направени се голем број обиди за да се објасни поврзаноста помеѓу промена на функцијата на мозокот и шизофренија. Еден од најчестите е хипотезата допамин, која на психозата и дава својство на погрешна интерпретација на умот на допаминергичните неврони.
Психолошки[уреди | уреди извор]
Многу психолошки механизми се вмешани во развојот и одржувањето на шизофренијата. Кај оние кои имаат дијагноза на шизофренија или се изложени на ризик, особено кога се под стрес или во збунувачки ситуации, се забележуваат когнитивни предрасуди. Некои когнитивни одлики може да се одраз на целокупните невро-когнитивни недостатоци, како што се, губење на меморија додека, други можат да бидат поврзани со одредени проблеми и искуства.
И покрај појавата на „бавно реагирање“,неодамнешните наоди укажуваат на тоа дека многу поединци со дијагностицирана шизофренија се чувствителни, особено, на стресни или негативни ситуации и дека, таквата чувствителност може да предизвика влошување на симптомите или нарушувањето. Некои докази укажуваат дека содржината на илузиите и психотичните искуства може да се одраз на емоцијални причини за ова нарушување и дека, начинот на кој едно лице ги толкува овие искуства, може да влијае на симптоматологијата. Употребата на “безбедно однесување” за да се избегнат замислени закани, може да доведе до хронични илузии.
Невролошки[уреди | уреди извор]
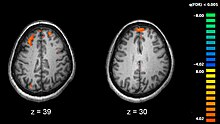
Луѓето болни од шизофренија, имаат промени, како во мозочната структура, така и во хемијата. Студиите кои вклучувале невропсихолошки истражувања и технологии за снимање на мозокот, за истражување на функционалните разлики во мозечната активност, како што се магнетна резонанса и томографија, покажале дека разликите најчесто се јавуваат во предните ушни ресички, хипокампусот и слепоочните регии. Овие разлики се поврзуваат со невро-когнитивните дефиците, кои пак, се поврзуваат со шизофренијата. Бидејќи нервните кружења се променети, се смета дека шизофренијата треба да се третира како збир на нервни нарушувања.
Посебно внимание било посветено на функцијата на допаминот во мезолимбичната патека на мозокот. Ова внимание, во голема мера е резултат на случајното пронаоѓање дека фенотиазинските лекови, кои го блокираат дејството на допаминот, можат да ги намалат психотичните симптоми. Ова, исто така, е поддржано со фактот дека амфетамините, кои го активираат испуштањето на допамин, можат да ги влошат психотичните симптоми на шизофренијата. Влијателните хипотези за допаминот и шизофренијата тврдат дека, прекумерното активирање на Д2 рецепторите, било причина за појава на (позитивни) симптоми на шизофренија. Иако оваа теза била предложена пред околу 20 години, врз основа на блокирачките ефекти на Д2, заеднички на сите антипсихотици, не била усвоедна до средината на ’90-те, кога биле обезбедени докази со помош на магнетна резонанса и томографија. Во денешно време, хипотезата за допаминот се смета за упростена, делумно, поради тоа што, поновите антипсихотични лекови (нетипични лекарства) можат да бидат исто толку ефективни како и старите (типични лекарства), но, исто така, влијаат и на функцијата на серотинот и можно е да предизвикуваат помали блокирачки ефекти од допаминот.
Исто така, предмет на интересирање е и глутаминатот и намалената функција на рецепторот за глутаминат (NMDA) кај шизофренијата, главно, поради невообичаено ниските нивоа на рецептори на глутаминат, пронајдени во мозоците на починатите кои биле болни од шизофренија, како и, поради сознанието дека лековите кои го блокираат глутаминатот, како што се кетаминот и фенсиклидин, можат да ги имитираат симптомите и когнитивните проблеми на болеста. Намалената функција на глутаминатот се поврзува со слабите резултати на тестовите кои бараат активирање на предната ушна ресичка и хипокампусот, каде глутаминатот може да влијае на функцијата на допаминот (и двата се присутни кај шизофренијата), што укажува на важната посредничка (и причинска) улога на глутаминатот во нарушувањето. Сепак, позитивните симптоми не реагираат на глутаминатните лекарства.
Дијагноза[уреди | уреди извор]

Шизофренијата се дијагностицира или врз основа на критериумите на Американскиот психијатриски асоцијативен дијагностички и статистички прирачник за ментални нарушувања (ПДС-IV-РТ) или на Светската здравствена организација за меѓународна статистичка класификација на болести и поврзани здравствени проблеми( МКБ-10). Овие критериуми ги земаат предвид личните изјави, искуства и абнормално однесување на поединецот, следени од страна на професионалци за ментално здравје. Симптомите поврзани со шизофренија се појавуваат во континуитет со бројот на населението и мора да се постигне одредена сериозност пред да се постави дијагноза. Од 2009 година наваму, не постои објективно испитување.
Критериуми[уреди | уреди извор]
МКБ-10 критериумите, вообичаено, се користат во европските земји, додека ПДС-IV-РТ критериумите се применуваат во САД и во остатокот од светот и преовладуваат во истражувачките студии. МКБ-10 критериумите, поголем акцент ставаат на Шнајдеровите симптоми од прв ред. Во пракса, постои големо согласување помеѓу двата система.
Според ревидираното, четврто издание на ПДС-IV-РТ, за да се дијагностицира шизофренија, мора да бидат исполнети три критериуми:
- 1. Карактеристични симптоми: два или повеќе од следниве, секој присутен во поголемиот дел од времето, во текот на еден месец (или помалку, ако симптомите се намалат со третман)
- Илузии
- Халуцинации
- Неповрзан говор, кој е манифестација на збрка на мислите
- Несоодветно однесување (на пример, несоодветно однесување, често плачење)
- Негативни симптоми: Споро реагирање (недостаток или намалена емоцијална реакција), алогија (недостаток или намален говор) или аволиција (недостаток или намалена мотивација)
- Доколку илузиите се бизарни или халуцинациите се составени од глас кој дава коментари при секоја активност на поединецот или повеќе гласови кои водат разговор, само тој симптом се бара погоре. Критериумот на неповрзан говор се исполнува само во случаи кои се доволно сериозни за да пречат при комуникација.
- 2. Социјална или професионална дисфункција:една или повеќе области како работа, меѓучовечки односи или грижа за себе се намалени во значителен дел од времето, од почетокот на нарушувањето.
- 3. Долго траење: континуирани знаци на нарушување траат најмалку шест месеци. Од овој шест месечен период, симптомите треба да траат барем еден месец (или помалку, ако симптомите се намалат со третман).
Доколку знаците за нарушување траат повеќе од еден месец но, помалку од шест месеци, се применува дијагноза за шизофренија. Психотичните симптоми кои траат помалку од еден месец можат да бидат дијагностицирани како кратки психотични нарушувања; и други состојби можат да бидат класифицирани како психотични нарушувања, доколку не е поинаку назначено. Шизофренијата не може да биде дијагностицирана доколку симптомите на промени во расположение се постојано присутни (иако може да се дијагностицира нарушување предизвикано од шизофренија) или, доколку се присутни симптоми на силно развојно нарушување, освен ако истовремено се присутни и видни илузии и халуцинации, или во случаи кога симптомите се директен психолошки резултат на општа здравствена состојба или субстанција, како што е, употреба на дрога и лекови.
Поттипови[уреди | уреди извор]
ПДС-IV-РТ содржи пет класификации на шизофренија, иако создавачите на ПДС-5 препорачуваат тие да се отфрлат од новата класификација:
- Параноичен тип: каде што се присутни илузии и халуцинации но, има отсуство на растроени мисли, несоодветно и рамнодушно однесување.
- Неорганизиран тип: кај МКБ именувана како хебефренична шизофренија. Присутни се и мисловното растројство и рамнодушно однесување.
- Кататонски тип: Личноста може да биде речиси неподвижна или постојано вознемирена, и да прави непотребни движења. Симптомите можат да вклучуваат заспаност и слаба флексибилност.
- Недиференцијален тип: присутни се психотични симптоми но, не се исполнуваат критериумите за параноичен, неорганизиран и кататонски тип.
- Останат тип: има присутност на позитивни симптоми но, се со слаб интензитет.
МКБ-10 дефинираат два дополнителни поттипа:
- Пост-шизофрена депресија: депресивен период кој произлегува како последица на шизофреничното заболување, каде може да има присутност на ниско ниво на симптоми.
- Едноставна шизофренија:притаен и прогресивен развој на видливи негативни симптоми, без историја на психотични епизоди.
Диференцијална[уреди | уреди извор]
Психотичните симптоми можат да бидат присутни во неколку други ментални болести, вклучувајќи ги биполарното растројство, гранично пореметувањена личност, предозирање и психоза предизвикана од лекови. Илузиите (“не-бизарни”) се, исто така, присутни во делузионалното растројство, во социјалното повлекување и социјалната анксиозност, во растројството на избегнување на личноста и во шизофренично растојство на личноста. Шизофренијата е покомлицирана со обсесивно-компулсивно нарушување (ОКН), иако е тешко да се разликуваат опсесиите кои се јавуваат при ОКН и илузиите на шизофренијата.
Потребни се поопшти медицински и невролошки прегледи, за да не се земаат предвид болести кои ретко можат да предизвикаат психотични симптоми, слични на шизофренија, како што се, метаболички нарушувања, системски инфекции, сифилис, ХИВ инфекции, епилепсија и мозочни повреди. Можеби е неопходно да се отфрли делириумот, кој може да се разликува по визуелните халуцинации, острите напади и флуктуирачко ниво на свесност и укажува на основна медицинска болест. Испитувањата не се повторуваат за враќање на болеста, освен ако постои спесифично медицинско навестување или можни негативни ефекти од антипсихотични лекови.
Превенција[уреди | уреди извор]
Не постои доказ за ефетивноста на навремена интервенција. Иако, постојат некои докази дека раната интервенција кај оние со психотични епизоди можат да ги подобрат краткорочните резултати, мала е полезноста на овие мерки по пет години. Обидувањето да се спречи шизофренија во воведната фаза е неизвесно, затоа од 2009 година не е препорачливо. Превенцијата е тешка, бидејќи не постојат сигурни показатели за подоцнежниот развој на болеста.
Лекување[уреди | уреди извор]
Основниот третман на шизофренијата е со антипсихотични лекови, често, со комбинација на социјално-психолошка поддршка. Хоспитализацијата на тешки случаи може да се случи доброволно (ако е дозволено од страна на законодавството за ментално здравје)или по присилен пат. Ретко се случува долгорочна хоспитализација, поради деинституционализацијата од почетокот на ’50-те години, иако сè уште може да се сретне. Постојат многу услуги за поддршка на заедницата, како што се, центри за бескуќници и невработени, посети од страна на членови на тимот за ментално здравје на заедницата, поддршка при вработување и групи за поддршка. Некои докази тврдат дека редовното вежбање има позитивни ефекти врз физичкото и менталното здравје на луѓето со шизофренија.
Лекови[уреди | уреди извор]
Основниот третман за лечење на шизофренија се антипсихотични лекови, кои можат да ги намалат позитивните симптомите од психоза за околу 7-14 дена. Сепак, тие не успеваат значително да ги ублажат негативните симптоми и когнитивната дисфункција.
Одлуката за тоа кои антипсихотици да се користат, зависи од придобивките, ризиците и трошоците. Дискутабилно е дали, како класа, се подобри типичните или нетипичните антипсихотици. И двете имаат еднакви стапки на враќање на симптомите, кога типичните се користат во ниски до умерени дози. Постои добра реакција во 40-50 %, делумна реакција во 30-40 % од случаите и 20 % од луѓето се отпорни на третманот (неуспех симптомите да одговорат на два или три антипсихотици, за период од 6 недели). Клозафинот е делотворен третман за оние кои реагираат лошо на други лекови но, во 1-4 % од случаите, постои сериозен несакан ефект - агранулоцитоза (намалување на бројот на крвни клетки).
Во однос на несаканите ефекти, типичните антипсихотици се поврзани со повисока стапка на екстрапирамидални несакани ефекти, нетипичните се значително зголемување на телесната тежина, дијабетис и ризик од метаболичен синдром. Некои нетипични лекови, како што се, кветиапин и рисперидон се поврзани со поголем ризик од смрт, во споредба со нетипичниот перфенезин, додека клозапинот има најнизок ризик од смрт. Останува нејасно дали најновите антипсихотици ги намалуваат шансите за развој на невролептичен злоќуден синдром, ретко но, сериозно невролошко нарушување. За луѓето кои не сакаат или не можат редовно да примаат лекови, може да се користат долготрајни подготовки на антипсихотици за да се постигне контрола. Кога се користат во комбинација со психосоцијални интервенции, тие можат да го подобрат долгорочното придржување кон третманот.
Генерички имиња на лекови за шизофренија:
- fluoxetine
- aripiprazole
- clozapine
- iloperidone
- fluphenazine
- ziprasidone
- haloperidol
- paliperidone
- loxapine
- molindone
- thiothixene
- pimozide
- perphenazine
- risperidone
- quetiapine
- trifluoperazine
- thioridazine
- chlorpromazine
- olanzapine
Од овие лекови во Македонија ги има: chlorpromazine (се продава со трговско име: Prazine), haloperidol (се продава со трговско име Haldol), risperidone (се продава со трговски имиња: Risperidone, Rispolept, Torendo, Riset) и olanzapine (се продава со трговско име: Zalasta).
Психосоцијална[уреди | уреди извор]
Голем број на психосоцијални интервенции можат да бидат корисни во лекувањето на шизофренија, вклучувајќи: семејна терапија, општествени третмани, поддршка при вработување, обука за вештини, когнитивна обука за однесување (КТО), економска помош, психолошки интервенции за користење на штетни супстанци и контрола на тежината. Семејната терапија или образование, која се однесува на целиот семеен систем на еден поединец, може да го намали ризикот од влошување на состојбата и хоспитализација. Доказот за ефикасност на КТО за намалување на симптомите или спречување на влошување на состојбата е минимален. Придобивките од терапијата со помош на уметност се засега непознати.
Прогноза[уреди | уреди извор]
Шизофренијата претставува голем човечки и економски трошок. Таа резултира со намален животен век од 12-15 години, првенствено, поради неговата поврзаност со дебелина, живот минат во седење, пушење, при што зголемената стапка на самоубиства игра помала улога. Овие разлики во животниот век на луѓето, зголемени во периодот помеѓу 70-тите и 90-тите и помеѓу 90-тите и првата деценија на 21 век, не предизвикале некои значајни промени во здравствениот систем , во однос на пристапноста до здравствена заштита (Финска).
Шизофренијата е една од главните причини за инвалидност, која се рангира како трета болест, во однос на неспособноста за работа, после квадриплегијата и деменцијата, а пред параплегијата и слепилото. Околу три четвртини од луѓето кои страдаат од шизофренија имаат трајно повторување на болеста. Некои луѓе целосно се опоравуваат, а другите добро функционираат во општеството. Повеќето луѓе, болни од шизофренија, живеат независно, со поддршка на заедницата. Кај луѓето кои се во прва фаза на психоза, добар долгорочен исход се јавува кај 42 %, среден исход кај 35 % и лош исход кај 27 % од случаите. Резултатите од лечењето на шизофренија се чинат подобри во земјите во развој, отколку во развиените земји. Сепак, овие заклучоци не се докажани.
Стапката на самоубиства поврзани со шизофренија е повисока од просечната стапка. Таа стапка изнесувала 10 % но, според најновите студии и статистики таа е 4,9 % , а самоубиствата, вообичаено, се случуваат во периодот по почетокот на болеста или по првиот прием во болница. Неколкупати повеќе (20 до 40 % од луѓето), најмалку еднаш прават обид за самоубиство. Постојат различни фактори на ризик, вклучувајќи го машкиот пол како поризичен, депресијата и високиот коифициент на интелигенција.
Според студиите од целиот свет, шизофренијата и пушењето се тесно поврзани. Пушењето цигари е особено високо кај луѓето болни од шизофренија, од кои 80-90 % се редовни пушачи, во споредба со 20 % од целата популација. Оние кои пушат имаат тенденција да пушат во голема мера, и тоа цигари кои содржат голем процент на никотин.
Епидемиологија[уреди | уреди извор]

Шизофренијата влијае на околу 0,3-0,7% од луѓето во одреден момент од нивниот живот, или на 24 милиони луѓе низ целиот свет. Таа се јавува 1,4 пати почесто кај мажите отколку кај жените, а воедно и порано – во просек, кај мажите ризичните години за почеток на болеста се од 20-28 години, а кај жените од 26-32 години. Поретки се случаите кога болеста се јавува во детството, во средните години или во староста. И покрај сознанијата дека стапките на болни од шизофренија се слични низ целиот свет, сепак, нејзината распространетост варира ширум светот, во рамките на државите и на локално ниво. Стапката на шизофренија варира до 3 пати, во зависност од тоа како се дефинира.
Историја[уреди | уреди извор]
Иако ирационалното, неразбирливо и неконтролирано однесување било честа појава, ретки биле случаите со синдром на шизофренија до пред 19 век. Еден детален извештај од 1797 година во врска со Џејмс Тили Метјуз заедно со објаснувањата на Филип Пајнл, објавени во 1809 година, се сметаат за најрани случаи на болеста во медицинската и психијатриската литература. Шизофренијата најпрво била опишана од страна на Бенедикт Морел во 1853 година, како посебен синдром кој влијае на тинејџерите и младите луѓе, нарекувајќи ја démence précoce (буквално”рана деменција”).Поимот рана деменција бил користен во 1891 година, од страна на Арнолд Пик во извештај за случај на психотично пореметување. Во 1893 година, Емил Крепелин вовел нови разлики во класифицирањето на ментални растројства, помеѓу рана деменција и пореметување на променливо однесување (наречено манична депресија, вклучувајќи ги и униполарната и биполарната депресија). Крепелин верувал дека раната деменција е примарно, болест на мозокот, а особено, дека е вид на деменција која се разликува од другите видови на деменција, како што е Алцхајмеровата болест, која вообичаено се појавува подоцна во животот.
Зборот шизофренија -кој грубо се преведува како “поделба на умот” и потекнува од грчките зборови schizein (σχίζειν “да се раздели”) и (phrēn φρήν, φρεν “ум”)- бил составен од страна на Еуген Блеер во 1908, со цел да ја опишува поделбата на фунциите помеѓу личноста, размислувањето, меморијата и перцепцијата. Блеер ги опишал главните симптоми како четирите А(4А). Споро реагирање, аутизам, неповрзување на идеи и амбивалентност. Блеер сфатил дека болеста не е деменција бидејќи состојбата на некои неговите пациенти се подобрила, наместо да се влоши, и затоа го предложило зборот шизофренија. Третманот бил воведен во средината на 50-тите, со развојот и воведувањето на хлорпромазинот.

Во раните 70-ти, критериумите за дијагностицирање на шизофренија биле предмет на многу дискусии, кои довеле до создавање на критериумите кои се користат денес. Со американско-англиската дијагностичка студија од 1971 година, станало јасно дека шизофренијата била дијагностицирана во многу поголем обем во Америка, отколку во Европа. Ова, делумно, се должело на послободните критериуми за дијагностицирање во САД, каде се користел прирачникот ПДС -II, за разлика од Европа, каде се користел МКБ-9. Студијата на Дејвид Розенхан од 1972, објавено во списанието”Саенс” под наслов ”Да се биде нормален на луди места”, која тврдела дека дијагнозите за шизофренија во САД се, често, субјектвни и непостојани. Овие биле некои од факторите кои довеле до ревизија, не само на дијагностицирањето на шизофренија, туку и на целиот ПДС, што резултирало со објавување на ПДС –III во 1980 година.
Поимот шизофренија често се користи во поглрешен контекст, со значење “поделена личност”. Иако некои од луѓето болни од шизофренија може да слушаат гласови и може да ги доживуваат гласовите како друга личност, шизофренијата не подразбира менување на личноста во повеќе личности. Недоразбирањето, делумно, потекнува од буквалниот превод на терминот шизофренија на Блеер. Првата позната погрешна интерпретација на зборот со значење “поделена личност” била од страна на поетот Т.С.Елиот, во една од неговите статии од 1933 година.
Знашечето на општеството и културата[уреди | уреди извор]
Општествените предрасуди се сметаат за главна пречка за закрепнување на луѓето со шизофренија. Еден примерок од студија направена во 1999 година, покажува дека 12,8 % од Американците сметаат дека е „многу веројатно“ луѓето со шизофренија да извршат насилство врз нив, додека 48,1 % сметаат дека е „малку веројатно“. Над 74 % од испитаниците одговориле дека лицата со шизофренија или „не се целосно способни“ или „воопшто не се способни“ да одлучуваат за нивното лекување, а 70,2 % дале ист одговор за нивната способност за управување со пари. Според една мета-анализа, од 1950 година, перцепцијата на лицата со психоза како насилни е повеќе од двојна распространета.
За да се намалат предрасудите, во 2002 година во Јапонија, поимот за шизофренија - Seishin-Bunretsu-Byō 精神分裂病 (нарушување на поделба на умот) бил заменет со Tōgō-shitchō-shō 統合失調症 (интегрирано нарушување). Новото име било инспирирано од биопсихолошкиот модел; во текот на три години, овој модел го зголемил процентот на пациенти кои биле информирани за дијагнозата од 37% на 70%.
Во САД, трошоците на шизофренија – вклучувајќи директни трошоци (домашна посета, лекување во болница, лекови и долготрајна нега) и индиректни трошоци (законски притисок, намалена работна продуктивност, невработеност), биле пресметани на 62,7 милијарди долари во 2002 година.
Книгата и филмот „Прекрасен ум“ го прикажуваат животот на Џон Форбс Неш, математичар, добитник на Нобеловата награда, кому му била дијагностицирана шизофренија.
Шизофренијата како тема во уметноста и во популарната култура[уреди | уреди извор]
- „Шизофренија“ (англиски: Schizophrenia) — песна на американската хардкор-панк група Дисендентс (Descendents) од 1987 година.[2]
- „Шизофренија“ (англиски: Schizophrenia) - песна на американската рок-група Соник Јут (Sonic Youth) од 1987 година.[3]
- „Шизофреник“ (англиски: Schizophrenic) - песна на јамајскиот реге-музичар Ик А Маус (Eek A Mouse).[4]
- „Шизофренија“ (англиски: Schizophrenia) - песна на американската рок-група Џејкс (The Jakes).[5]
- „Шизофренија“ (англиски: Schizophrenia) - песна на американскиот рапер Криз Калико (Krizz Kaliko).[6]
- „Шизофренија“ (англиски: Schizophrenia) - песна на американската рок-група Блу Октобер (Blue October).[7]
- „Хронична шизофренија“ (англиски: Chronic Schizophrenia) - песна на американскиот музичар Весли Вилис (Wesley Willis).[8]
- „Прекрасен ум“ (англиски: Beautiful Mind) - американски филм од 2001 година, во режија на Рон Хауард.
Надворешни врски[уреди | уреди извор]
| Класификација | |
|---|---|
| Надворешни извори |
Надворешни врски[уреди | уреди извор]
|
- ↑ Sigmund Freud. The Unconscious. London: Penguin Books, 2005, стр. 79-85.
- ↑ Descendents – All (пристапено на 3.7.2022)
- ↑ YouTube, Sonic Youth - Schizophrenia (пристапено на 13.12.2017)
- ↑ YouTube, Eek A Mouse - Schizophrenic.MP4 (пристапено на 13.12.2017)
- ↑ YouTube, Schizophrenia - The Jakes (пристапено на 13.12.2017)
- ↑ YouTube, Krizz Kaliko - Schizophrenia - Official Music Video (пристапено на 13.12.2017)
- ↑ YouTube, Schizophrenia - Blue October (Consent to Treatment) (пристапено на 13.12.2017)
- ↑ YouTube, Wesley Willis - Chronic Schizophrenia (пристапено на 13.12.2017)
