Хипотироидизам
| Хипотироидизам | |
|---|---|
| Синоними | Хипотиреоза |
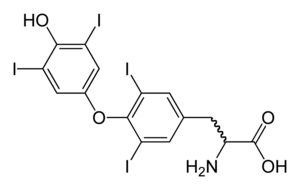 | |
| Молекулска структура на тироксинот, чиј дефицит ги предизвикува симптомите на хипотироидизам | |
| Специјалност | Ендокринологија |
| Симптоми | Мала отпорност на настинка, чувство на замор, тврда столица, депресија, склоност кон зголемување на телесната тежина[1] |
| Компликации | За време на бременоста може да резултира со кретенизам кај бебето[2] |
| Вообичаена појава | > 60 години[1] |
| Причинители | Јоден дефицит, Хашимотов тироидитис[1] |
| Дијагностички метод | Крвна анализа (тирео-стимулирачки хормон, тироксин)[1] |
| Диференцијална дијагноза | Депресија, деменција, срцева слабост, синдром на хроничен замор[3] |
| Превенција | Јодирање на солта[4] |
| Третман | Левотироксин[1] |
| Честота | 0.3–0.4% (САД)[5] |
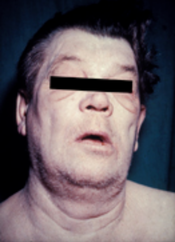
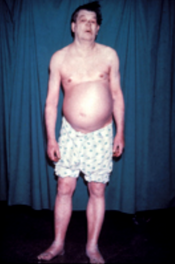
Хипотироидизам, познато и како недоволно активна штитна жлезда или ниско активна штитна жлезда, е честонарушување на ендокриниот систем кога штитната жлезда не произведува доволно тироидни хормони.[1] Може да предизвика бројни симптоми, како мала отпорност на настинка, чувство на замор, тврда столица, депресија, и склоност кон зголемување на телесната тежина.[1] Повремено можно е да има оток на предниот дел од вратот како последица на гушавост.[1] Нелекуван хипотироидизам за време на бременоста може да доведе до задоцнет раст и интелектуален развој кај бебето, што се нарекува кретенизам.[2]
Насекаде во светот, недостатокот на јод во исхраната е најчестата причина за хипотироидизам.[5][6] Во земји со доволно јод во исхраната, најчеста причина за хипотироидизам е автоимуна болест Хашимотов тироидитис.[1] Помалку чести причини вклучуваат: претходен третман со радиоактивен јод, повреда во хипоталамусот или во предната питуитарна жлезда, одредени медикаменти, отсуство на функционална штитна жлезда при раѓање, или претходна тироидектомија.[1][7] Дијагнозата за хипотироидизам, ако на тоа се сомнева, мооже да биде потврдена со крвно/и испитување/а кои го мерат нивото на тирео-стимулирачкиот хормон (TSH) и тироксин во крвта.[1]
Превенција на ниво на популација се прави со универзално јодирање на солта.[4] Хипотироидизмот може да се лекува со левотироксин. Дозата се подесува според симптомите и нормализацијата на нивоата на тироксин и TSH . Терапија за штитната жлезда е безбедно да се зема во бременоста. Додека одредено количество на јод во исхраната е важно, прекумерно количество може да доведе до влошување на одредени видови хипотироидизам. ref name=NIH2016/>
Насекаде во светот за околу една милијарда луѓе се претпоставува дека имаат недостаток на јод во организмот; меѓутоа, не е познато колку често ова резултира со хипотироидизам. .[8] Во Соединетите Американски Држави, хипотироидизмот се појавува кај 0.3–0.4% од популацијата.[5] Хипотироидизам без клинички симтоми, поблага форма на хипотироидизам карактеризирана со нормални нивоа на тироксин и покачени на TSH, се смета дека се појавува кај 4.3–8.5% од луѓето во САД.[5] Хипотироидизам почесто се јавува кај жени тколку кај мажи.[1] Луѓе над 60 години се почесто засегнати.[1] Кучињата исто така развиваат хипотироидизам, а во ретки случаи и мачки и коњи може да го имаат ова нарушување.[9] Зборот "хипотироидизам" е од Грчко hypo што значи "намалено", thyreos што значи "штит", и eidos што значи "форма."[10]
Знаци и симптоми[уреди | уреди извор]
Луѓето со хипотироидизам често немаат или имаат само благи симптомии. Бројни симтоми и знаци се поврзани со хипотироидизам, и може да бидат поврзани со скриена причина, или да бидат директен ефект од недостаток на тироидни хормони.[11][12] Хашимотовиот тироидитис може да биде претставен со масивен ефект на гушавост (зголемена штитна жлезда).[11]
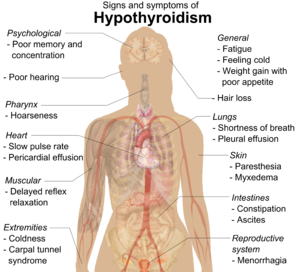
| Симптоми[11] | Знаци[11] |
|---|---|
| Умор | Сува, груба кожа |
| Осетливост на студ | |
| Слаба меморија и концентрација | Микседем (мукополисахаридни депоа во кожата) |
| Тврда столица, диспепсија[13] | Опаѓање на косата |
| Зголемување на телесната маса со мал апетит | Бавен пулс |
| Краток здив | Отекување на екстремитетите |
| Рапав глас | Одложена релаксација на тетивни рефлекси |
| Кај жени , обилно менструално крвавење (и подоцна необилна менструација) | Carpal tunnel синдром |
| Абнормална осетливост | Плеурален излив, асцит, перикардијален излив |
| Слаб слух |
Задоцнета релаксација по тестирање на Ахиловиот рефлекс е карактеристичен знак за хипотироидизами е поврзан со тежината на хормоналниот дефицит.[5]
Mикседематозна кома[уреди | уреди извор]
Mикседематозна кома е ретка, но опасна по живот форма на екстремен хипотироидизамis. Може да се јави кај оние кои страдаат од хипотироидизам кога развиваат друга болест, но може да биде и прв приказ на хипотироидизам. Болеста се одликува со многу ниска телесна температура без треска, конфузија, мал пулс и намален напор при дишење. Може да има физички знаци кои сугерираат на хипотироидизам, како што се промени на кожата или зголемување на јазикот.[14]
Бременост[уреди | уреди извор]
Дури и благ и хипотироидизам без клинички симптоми е поврзан со нарушена плодност anи зголемен ризик заспонтан абортус.[15] Хипотироидизам во рана бременост, дури и со намалени или без симптоми, може да го зголеми ризикот за пре-еклампсија, подмладок со намалена интелигенција и ризик за смрт на доенчето околу периодот на раѓање.[15][16] Жените се засегнати со хипотироидизам во 0.3–0.5% од бременостите.[16] Хипотироидизам без клинички симптоми за време на бременоста исто така се поврзува со гестациски дијабетес и раѓање на бебе пред 37 седмици од бременост.[17]
Деца[уреди | уреди извор]
Новороденчиња со хипотироидизам може да имаат нормална маса и висина при раѓање (иако главата може да биде поголема од очекувано и постериорната фонтанела може да биде отворена). Некои бебиња може да се поспани, да имаат намален мускулен тонус, рапаво плачење, тешкотии во исхранувањето, тврда столица, зголемен јазик, умбиликална хернија, сува кожа, намалена телесна температура и жолтица.[18] Гушавоста е ретка, иако може да се развие подоцна кај деца кои имаат штитна жлезда која не произведува функционален тироиден хормон.[18] Гушавост исто така може да се јави и кај деца кои растат во региони со недостаток на јод.[19] Нормалниот раст и развој може да биде одложен, и отсуството на лекување може да доведе до интелектуални оштетувања (IQ 6–15 бода во некои случаи). Останати проблеми го вклучуваат следното: зголемени или намалени моторни вештини и атаксија, намален мускулен тонус, Страбизам, намален распон на внимание и decr задоцнето прозборување.[18] Појавување на забите може да биде задоцнето.[20]
Патофизиологија[уреди | уреди извор]
Тироидните хормони се неопходни за нормално функционирање на голем број ткива во организмот. Кај здрави индивидуи, штитната жлезда доминанто секретира тироксин (T4), кој потоа се претвора во тријодотиронин (T3) во другите органи под дејство на селен-зависниот ензим јодотиронин дејодиназа.[21] Тријодотиронинот се врзува за својот рецептор во јадрото на клетките, каде што ја стимулира транскрипцијата и синтезата на специфични белковини.[22] Дополнително, хормонот се врзува за интегрин αvβ3 на клеточната мембрана, со што го стимулира натриум–водород антипортерот и процесите на ангиогенеза и клеточен раст.[22] Во крвта, речиси целото количество на тироиден хормон (99.97%) е врзан за плазма-белковини, како што е тироксин-врзувачкиот глобулин; само слободната фракција на хормонот е биолошки активна.[5]
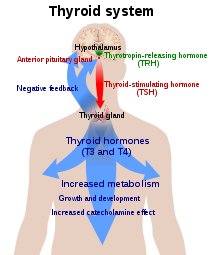
Штитната жлезда е единствениот извор на тироиден хормон во организмот; во процесот на неговата синтеза потребен е јод и аминокиселината тирозин. Штитната жлезда го презема јодот од крвотокот и го инкорпорира во молекулите на тироглобулин. Процесот е контролиран од тирео-стимулирачкиот хормон (TSH, тиротропин), кој се секретира од страна на питуитарната жлезда. Недостигот на јод, или намалената секреција на TSH, може да резултираат со намалена продукција на тироидни хормони.[23]
Хипоталамо–питуитаро–тироидната оска игра важна улога во одржувањето на нормалните нивоа на тироидни хормони. Продукцијата на TSH од страна на предниот лобус на питуитарната жлезда е стимулирана од страна на тиротропин-ослободувачкиот хормон (TRH), кој се секретира од хипоталамусот. Продукцијата на TSH и TRH се инхибира од страна на тироксинот по принцип на негативна повратна спрега. Намалена секреција на TRH, која се јавува ретко, може да доведе до намалена секреција на TSH и со тоа да се намали продукцијата на тироидни хормони.[7]
Бременоста доведува до значителни промени во физиологијата на штитната жлезда. Жлездата се зголемува за 10%, продукцијата на тироксин се зголемува за 50%, а потребите за јод исто така се зголемуваат. Многу жени кои имаат нормална тироидна функција, но имаат имунолошка потврда за тироиден автоимунитет (присуство на автоантитела) или имаат јоден дефицит, развиваат симптоми на хипотироидизам пред или по породувањето.[24]
Дијагноза[уреди | уреди извор]
Лабораториско тестирање на нивото на TSH во крвта се смета за најдобар првичен тест за хипотироидизам. Втор тест за нивото на TSH Laboratory testing of thyroid stimulating hormone levels in the blood is considered the best initial test for hypothyroidism; a second TSH често се прави по неколку нседмици за потврдување.[25] Нивоата може да бидат абнормални во контект на други нарушувања, а кај хоспитализирани луѓе тестирањето за TSH не е пожелно освен ако не се сомнева на штитна дисфункција.[5] Зголемено ниво на TSH укажува дека штитната жлезда не произведува доволно тироиден хормон, а потоа се истражуваат нивоат на слободен Т4.[5][26] Measuring T3 is discouraged in the assessment for hypothyroidism.[5]
Наводи[уреди | уреди извор]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 „Hypothyroidism“. National Institute of Diabetes and Digestive and Kidney Diseases. March 2013. Посетено на 5 March 2016.
- ↑ 2,0 2,1 Preedy, Victor (2009). Comprehensive Handbook of Iodine Nutritional, Biochemical, Pathological and Therapeutic Aspects. Burlington: Elsevier. стр. 616. ISBN 9780080920863.
- ↑ Ferri, Fred F. (2010). Ferri's differential diagnosis : a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (2. изд.). Philadelphia, PA: Elsevier/Mosby. стр. Chapter H. ISBN 978-0323076999.
- ↑ 4,0 4,1 Syed S (April 2015). „Iodine and the "near" eradication of cretinism“. Pediatrics. 135 (4): 594–6. doi:10.1542/peds.2014-3718. PMID 25825529.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 5,8 Garber, JR; Cobin, RH; Gharib, H; Hennessey, JV; Klein, I; Mechanick, JI; Pessah-Pollack, R; Singer, PA; и др. (December 2012). „Clinical Practice Guidelines for Hypothyroidism in Adults“ (PDF). Thyroid. 22 (12): 1200–1235. doi:10.1089/thy.2012.0205. PMID 22954017. Архивирано од изворникот (PDF) на 2016-01-14. Посетено на 2016-10-01.
- ↑ Chakera, AJ; Pearce, SH; Vaidya, B (2012). „Treatment for primary hypothyroidism: current approaches and future possibilities“. Drug Design, Development and Therapy (Review). 6: 1–11. doi:10.2147/DDDT.S12894. PMC 3267517. PMID 22291465.
- ↑ 7,0 7,1 Persani, L (September 2012). „Clinical review: Central hypothyroidism: pathogenic, diagnostic, and therapeutic challenges“. The Journal of Clinical endocrinology and Metabolism (Review). 97 (9): 3068–78. doi:10.1210/jc.2012-1616. PMID 22851492. Архивирано од изворникот на 2014-01-07. Посетено на 2016-10-01.
- ↑ Cooper, DS; Braverman LE, уред. (2012-07-12). Werner & Ingbar's the thyroid : a fundamental and clinical text (10. изд.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins Health. стр. 552. ISBN 145112063X.
- ↑ „Hypothyroidism“. Merck Veterinary Manual, 10th edition (online version). 2012. Посетено на 2013-12-25.
- ↑ Mosby's Medical Dictionary (9. изд.). Elsevier Health Sciences. 2013. стр. 887. ISBN 9780323112581.
- ↑ 11,0 11,1 11,2 11,3 11,4 Longo, DL; Fauci, AS; Kasper, DL; Hauser, SL; Jameson, JL; Loscalzo, J (2011). „341: disorders of the thyroid gland“. Harrison's principles of internal medicine (18. изд.). New York: McGraw-Hill. ISBN 007174889X.
- ↑ Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеKhandelwal2012. - ↑ Ebert, E. C. (July 2010). „The thyroid and the gut“. Journal of Clinical Gastroenterology. 44 (6): 402–6. doi:10.1097/MCG.0b013e3181d6bc3e. PMID 20351569.
- ↑ Klubo-Gwiezdzinska, J; Wartofsky, L (March 2012). „Thyroid emergencies“. Medical Clinics of North America. 96 (2): 385–403. doi:10.1016/j.mcna.2012.01.015. PMID 22443982.
- ↑ 15,0 15,1 van den Boogaard, E; Vissenberg, R; Land, JA; и др. (2011). „Significance of (sub)clinical thyroid dysfunction and thyroid autoimmunity before conception and in early pregnancy: a systematic review“. Human Reproduction Update (Review). 17 (5): 605–19. doi:10.1093/humupd/dmr024. PMID 21622978.
- ↑ 16,0 16,1 Vissenberg, R; van den Boogaard, E; van Wely, M; и др. (July 2012). „Treatment of thyroid disorders before conception and in early pregnancy: a systematic review“. Human Reproduction Update (Review). 18 (4): 360–73. doi:10.1093/humupd/dms007. PMID 22431565.
- ↑ Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеNegro2014. - ↑ 18,0 18,1 18,2 Counts, D; Varma, SK (Jul 2009). „Hypothyroidism in children“. Pediatrics in Review. 30 (7): 251–8. doi:10.1542/pir.30-7-251. PMID 19570923.
- ↑ Pearce, EN (Feb 2012). „Update in lipid alterations in subclinical hypothyroidism“. The Journal of Clinical endocrinology and Metabolism. 97 (2): 326–33. doi:10.1210/jc.2011-2532. PMID 22205712. Архивирано од изворникот на 2014-01-01. Посетено на 2016-10-01.
- ↑ Chandna, Shalu; Bathla, Manish (July 2011). „Oral manifestations of thyroid disorders and its management“. Indian J Endocrinol Metab. 15 (Suppl2): S113–6. doi:10.4103/2230-8210.83343. PMC 3169868. PMID 21966646.
- ↑ Maia AL, Goemann IM, Meyer EL, Wajner SM (June 2011). „Deiodinases: the balance of thyroid hormone: type 1 iodothyronine deiodinase in human physiology and disease“. The Journal of Endocrinology. 209 (3): 283–97. doi:10.1530/JOE-10-0481. PMID 21415143.
- ↑ 22,0 22,1 Cheng SY, Leonard JL, Davis PJ (April 2010). „Molecular aspects of thyroid hormone actions“. Endocrine Reviews. 31 (2): 139–70. doi:10.1210/er.2009-0007. PMC 2852208. PMID 20051527.
- ↑ Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеGaitonde2012. - ↑ Stagnaro-Green A, Abalovich M, Alexander E, Azizi F, Mestman J, Negro R, Nixon A, Pearce EN, Soldin OP, Sullivan S, Wiersinga W (October 2011). „Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum“. Thyroid. 21 (10): 1081–125. doi:10.1089/thy.2011.0087. PMC 3472679. PMID 21787128.
- ↑ So, M; MacIsaac, RJ; Grossmann M (August 2012). „Hypothyroidism“. Australian Family Physician. 41 (8): 556–62. PMID 23145394.
- ↑ Грешка во наводот: Погрешна ознака
<ref>; нема зададено текст за наводите по имеBrown2013.
Литература[уреди | уреди извор]
- „Hypothyroidism; a booklet for patients and their families“ (PDF). American Thyroid Association. 2013. Архивирано од изворникот (PDF) на 2013-06-12. Посетено на 2013-12-25.
- „UK Guidelines for the use of thyroid function tests“ (PDF). The Association for Clinical Biochemistry, British Thyroid Association and British Thyroid Foundation. 2006. Архивирано од изворникот (PDF) на 2013-11-17. Посетено на 2013-12-25.
Надворешни врски[уреди | уреди извор]
| Класификација | |
|---|---|
| Надворешни извори |
- Hypothyroidism на Curlie (англиски)
| ||||||||||||||||||||||||||||